जैविक दुर्घटना के मामले में कार्रवाई का एल्गोरिदम। आपात स्थिति में नर्स की कार्रवाई। एचआईवी के साथ आपात स्थिति की स्थिति में चिकित्सा कर्मियों के काम के नियम
सर्गेई एस की याद में, जिन्होंने एचआईवी को अनुबंधित किया था,
ट्रेन में किसी नशेड़ी को जन्म देना
परिशिष्ट 1
आपातकालीन मॉडल और उनका उन्मूलन
एक आपात स्थिति का अर्थ है त्वचा, श्लेष्मा झिल्ली, साथ ही साथ चिकित्साकर्मियों के चौग़ा, उपकरण, टेबल की सतह, रक्त के साथ फर्श और रोगी के अन्य स्रावों का संदूषण। .
कार्यस्थल पर रक्त हेपेटाइटिस बी या एचआईवी संक्रमण का सबसे प्रबल स्रोत है। इसलिए, हेपेटाइटिस बी वायरस और एचआईवी संक्रमण के खिलाफ सुरक्षात्मक उपायों में मुख्य रूप से रक्त के माध्यम से उनके संचरण को रोकने के साथ-साथ हेपेटाइटिस बी के खिलाफ टीकाकरण शामिल है। हालांकि हेपेटाइटिस बी वायरस और एचआईवी के संचरण के तरीके समान हैं, हेपेटाइटिस बी वायरस के अनुबंध का जोखिम है। कार्यस्थल में एचआईवी संक्रमण से अधिक है (यह इस तथ्य के कारण है कि एचआईवी संक्रमित रोगियों के रक्त में वायरस की एकाग्रता बहुत कम है)।
आपातकालीन मॉडल संख्या 1:
त्वचा को नुकसान (कट, इंजेक्शन)
एचआईवी संक्रमित रक्त से दूषित उपकरणों से त्वचा के पंचर या कट के माध्यम से एचआईवी के अनुबंध की संभावना 0.3-0.5% है। इस आपात स्थिति में हेपेटाइटिस बी वायरस के अनुबंध की संभावना 6-30% है।
यदि कोई कट या पंचर होता है, तो दस्ताने को तुरंत हटा देना चाहिए या घाव के क्षेत्र को उजागर करना चाहिए। घाव से खून निचोड़ें; 70% अल्कोहल में डूबा हुआ स्वाब से खून को पोंछें। फिर, यदि घाव अनुमति देता है, तो अपने हाथों को दो बार साबुन से बहते पानी के नीचे अच्छी तरह धो लें। 5% आयोडीन घोल से घाव को चिकनाई दें। 15 मिनट के बाद, शराब के साथ उपचार दोहराएं; एक जीवाणुनाशक प्लास्टर के साथ सील करें।
आपातकालीन मॉडल संख्या 2:
शरीर के खुले हिस्सों पर खून फैल गया है
यदि संक्रमित रक्त बरकरार त्वचा पर चला जाता है तो एचआईवी संक्रमण की संभावना 0.05% अनुमानित है।
यदि रक्त (या अन्य जैविक द्रव) बरकरार त्वचा पर मिलता है, तो इसे तुरंत कीटाणुनाशक घोल या 70% अल्कोहल घोल से 0.5-1 मिनट के लिए सिक्त एक स्वाब से उपचारित किया जाना चाहिए। मलो मत! फिर दो बार गर्म बहते पानी और साबुन से धो लें और एक डिस्पोजेबल नैपकिन या अलग-अलग तौलिये से पोंछ लें। 15 मिनट के बाद, शराब के साथ उपचार दोहराएं (हाथ उपचार फ़ाइल भी देखें)।
आपातकालीन मॉडल संख्या 3:
रक्त आंखों, नाक के म्यूकोसा या मौखिक गुहा में चला जाता है
संक्रमित रक्त के श्लेष्म झिल्ली पर जाने पर एचआईवी संक्रमण की संभावना 0.09% अनुमानित है।
यदि आपकी आंखों में रक्त चला जाता है, तो आपको एचआईवी संक्रमण की रोकथाम के लिए प्राथमिक चिकित्सा किट से आसुत जल से तुरंत कुल्ला करना चाहिए (या पोटेशियम परमैंगनेट के ताजा तैयार 0.05% घोल के साथ - 200 मिलीलीटर आसुत में 100 मिलीग्राम पोटेशियम परमैंगनेट पतला करें। पानी)। आंखों को धोने के लिए कांच के स्नान का उपयोग करें: उन्हें पानी या घोल से भरें, आंखों पर लगाएं और 2 मिनट के लिए झपकाते हुए कुल्ला करें। प्रत्येक आंख में एल्ब्यूसाइड के 20% घोल की 2-3 बूंदें डालें।
यदि नाक के म्यूकोसा पर रक्त चला जाता है, तो तुरंत 2 मिनट के लिए पोटेशियम परमैंगनेट के ताजे तैयार 0.05% घोल (100 मिलीग्राम को 200 मिलीलीटर पानी में घोलें) में 2 मिनट के लिए कुल्ला करें। प्रत्येक नासिका मार्ग में 20% एल्ब्यूसाइड घोल की 2-3 बूंदें डालें।
यदि रक्त मौखिक श्लेष्म पर चला जाता है, तो तुरंत अपने मुंह को 70% एथिल अल्कोहल या पोटेशियम परमैंगनेट के ताजा तैयार 0.05% घोल (200 मिलीलीटर पानी में 100 मिलीग्राम घोलें) से 2 मिनट के लिए कुल्ला करें।
आपातकालीन मॉडल संख्या 4:
एक बागे या अन्य वर्कवियर पर खून गिरा है
यदि रक्त गाउन पर लग जाता है, तो चौग़ा सावधानी से हटा दिया जाता है (दूषित पक्ष के साथ अंदर की ओर लुढ़का हुआ) और आवश्यक समय के लिए एक निस्संक्रामक समाधान में डुबोया जाता है (5 लीटर कीटाणुनाशक घोल प्रति 1 किलो सूखे लिनन का उपयोग किया जाता है)। फिर इसे पानी से धोया जाता है और सामान्य तरीके से धोया जाता है। दूषित कपड़ों के नीचे की त्वचा को इस निर्देश के पैराग्राफ "2" के अनुसार माना जाता है। जूतों को एक कीटाणुनाशक घोल से दो बार पोंछा जाता है (हाथों को दस्ताने से सुरक्षित किया जाता है, सफाई वाले कपड़े को कीटाणुशोधन के बाद निपटाया जाता है)।
आपातकालीन मॉडल संख्या 5:
उपकरण, टेबल की सतहों, फर्श पर खून फैल गया है
यदि उपकरण या फर्नीचर की सतहों पर रक्त की बूंदें गिरती हैं, तो उन्हें तुरंत कीटाणुनाशक घोल में भिगोए हुए कपड़े से पोंछ देना चाहिए। 15 मिनट के बाद उपचार दोहराएं। उसके बाद नैपकिन को कीटाणुरहित और नष्ट कर दिया जाता है।
फर्श पर बड़ी मात्रा में रक्त और रक्त युक्त तरल पदार्थ (उदाहरण के लिए, उल्टी) की उपस्थिति में, दस्ताने पहने हुए, एक कपड़े को कीटाणुनाशक घोल में भिगोएँ और रक्त को एक कंटेनर में इकट्ठा करें। फिर कंटेनर में 1:4 के अनुपात में कीटाणुनाशक घोल डालें। कीटाणुनाशक के निर्देशों के अनुसार एक्सपोजर। दूषित क्षेत्र को एक कीटाणुनाशक समाधान में भिगोए गए डिस्पोजेबल वाइप्स से फिर से मिटा दिया जाता है। उपचार 15 मिनट के बाद दोहराया जाता है। यदि फर्श पर खून के बड़े पूल हैं, तो डिस्पोजेबल वाटरप्रूफ शू कवर के उपयोग पर विचार करें, और अगर छींटे पड़ने का खतरा हो, तो चश्मा और एक वाटरप्रूफ एप्रन। दस्ताने के साथ दूषित जूते के कवर और एप्रन को हटा दें।
दूषित सफाई सामग्री को 1: 4 के अनुपात में एक निस्संक्रामक समाधान (एकाग्रता और जोखिम समय - कीटाणुनाशक के लिए निर्देश देखें) में भिगोया जाना चाहिए, और फिर कक्षा बी कचरे के निपटान के निर्देशों के अनुसार निपटाया जाना चाहिए।
परिशिष्ट 2
एचआईवी की रोकथाम के लिए प्राथमिक चिकित्सा किट
प्राथमिक चिकित्सा किट की संरचना:
| मुलाकात | नाम और मात्रा |
|---|---|
| घाव की सतहों के उपचार के लिए |
|
| त्वचा के संपर्क में आने वाली सामग्री की कीटाणुशोधन के लिए |
|
| श्लेष्मा झिल्ली पर सामग्री की कीटाणुशोधन के लिए |
|
| आंख और नाक में दवा डालने के लिए |
|
| पोटेशियम परमैंगनेट के 0.05% घोल से आँखें धोने के लिए |
|
| रक्तस्राव रोकने के लिए |
|
| ड्रेसिंग |
|
इसके अतिरिक्त, विभाग में उपस्थिति प्रदान करना आवश्यक है:
- आपात स्थिति में आपातकालीन निवारक उपाय करने के निर्देश;
- एक कीटाणुशोधन कोने में काम कर रहे कीटाणुनाशक समाधान, 5-लीटर कंटेनर में हाथ धोने के लिए नल के पानी की एक अपरिवर्तनीय आपूर्ति, टॉयलेट साबुन, हाथों को गीला करने के लिए अलग-अलग पोंछे।
रक्त के बड़े पूल को साफ करने के लिए, आपको आवश्यकता हो सकती है: डिस्पोजेबल वाटरप्रूफ शू कवर, रबर के दस्ताने, लत्ता। यदि खून के छींटे पड़ने का खतरा है - चश्मा या एक सुरक्षात्मक चेहरा ढाल, एक जलरोधक एप्रन।
एचआईवी की रोकथाम के लिए प्राथमिक चिकित्सा किट को उपचार कक्ष में एक अलग लेबल वाले बॉक्स में रखा जाना चाहिए। प्राथमिक चिकित्सा किट के भंडारण और पुनःपूर्ति की निगरानी की जिम्मेदारी विभाग की हेड नर्स को सौंपी जाती है।
चिकित्सा कर्मियों के काम में आपातकालीन स्थितियाँ क्या हैं? यदि वे होते हैं तो क्या किया जाना चाहिए? इन और अन्य सवालों के जवाब आपको लेख में मिलेंगे। एक आपातकालीन स्थिति का मतलब है, उदाहरण के लिए, त्वचा का दूषित होना, श्लेष्मा झिल्ली, साथ ही उपकरण, चिकित्साकर्मियों के कपड़े, फर्श की सतह, रक्त के साथ टेबल और बीमार व्यक्ति के अन्य स्राव।
प्रत्येक कर्मचारी के साथ अपने प्रत्यक्ष कर्तव्यों के प्रदर्शन के दौरान ऐसी घटना हो सकती है। स्वास्थ्य कार्यकर्ता के लिए इसका क्या अर्थ है और ऐसी अप्रिय परिस्थितियों से खुद को कैसे बचाएं, हम नीचे जानेंगे।
घटना की परिस्थितियाँ
काम में क्यों चिकित्सा कर्मचारीआपात स्थिति दिखाई देती है? यह ज्ञात है कि प्रत्येक स्वास्थ्य कार्यकर्ता हर दिन कई अलग-अलग जोड़तोड़ करता है, जैसे कि, उदाहरण के लिए:
- उपकरणों की कीटाणुशोधन;
- चिकित्सा अपशिष्ट प्रबंधन;
- इंजेक्शन का निष्पादन;
- चिकित्सा उत्पादों का संचालन;
- सामान्य और नियमित सफाई;
- कीटाणुनाशकों का लेखा, भंडारण और उपयोग;
- वायु कीटाणुशोधन और इतने पर।
क्या हो सकता है?
चिकित्सा कर्मियों के काम में क्या आपात स्थिति होती है? उपरोक्त कर्तव्यों के पालन में स्वास्थ्य कार्यकर्ता को कुछ भी हो सकता है। उदाहरण के लिए, ऐसी घटनाएं हो सकती हैं:
- काटने और छुरा घोंपने वाले उपकरणों से काटना और चुभाना।
- रक्त और रोगियों के अन्य बायोफ्लुइड के साथ श्रमिकों की त्वचा और श्लेष्मा झिल्ली का संदूषण।
- पारा (पारा प्रदूषण) युक्त लैंप या थर्मामीटर का विनाश।
- बी/वी श्रेणी के चिकित्सा अपशिष्ट का रिसाव (बिखरना)।
- बिजली के झटके या चिकित्सा उपकरणों के साथ काम करने से जुड़ी अन्य आपात स्थिति, उदाहरण के लिए, चिकित्सा कचरे के निष्प्रभावीकरण के लिए प्रतिष्ठानों के साथ।
- एंटीसेप्टिक्स (रासायनिक जलन, एक कीटाणुनाशक के साथ आकस्मिक विषाक्तता, अन्य नकारात्मक स्थितियों) के साथ काम करते समय गंभीर स्थितियां।
- स्वास्थ्य कर्मियों पर ओजोन के हानिकारक प्रभाव।
- सफाई करते समय बिजली के झटके या अन्य आपात स्थिति।
- स्वास्थ्य कर्मियों पर विकिरण के हानिकारक प्रभाव।
- कीटाणुनाशक लैंप का टूटना (पारा प्रदूषण)।
नर्सिंग स्टाफ नियम
कम ही लोग जानते हैं कि चिकित्सा कर्मियों के काम में क्या-क्या आपात स्थिति उत्पन्न होती है। उनसे बचने के लिए, विभिन्न प्रकार के आयोजनों को करते समय काम के सिद्धांतों और सुरक्षा सावधानियों का पालन करना चाहिए। नियोक्ता को विभिन्न स्थितियों में कार्रवाई के स्पष्ट एल्गोरिथम के साथ कर्मचारियों के काम में स्थानीय निर्देशों का परिचय देना चाहिए।
इसलिए, उदाहरण के लिए, मॉस्को हेल्थकेयर डिपार्टमेंट ने 26 अक्टूबर, 2006 नंबर 44-18-3461 की अपनी अधिसूचना में, अपने अधीनस्थ स्वास्थ्य केंद्रों को रक्त और अन्य बायोफ्लुइड्स के साथ काम करते समय प्रत्येक संस्थान में श्रम सुरक्षा पर एक मैनुअल बनाने के लिए बाध्य किया। "जोखिम समूह" के कार्यकर्ताओं के लिए प्रशिक्षण सेवाएं मौके पर ही की जाएंगी। विभाग ने इस पत्र के साथ नमूना निर्देश संलग्न किया है।
चिकित्सा कर्मचारियों के काम के बुनियादी सिद्धांतों में निम्नलिखित शामिल हैं:
- प्रत्येक स्वास्थ्य कार्यकर्ता को व्यक्तिगत स्वच्छता का पालन करना चाहिए (व्यक्तिगत सुरक्षा उपकरणों का उपयोग करके काम करना, समय पर हाथों का इलाज करना, और बहुत कुछ)।
- सुई, छुरा घोंपने, काटने वाले उपकरणों के साथ काम करते समय स्वास्थ्य कर्मियों को विवेकपूर्ण होना चाहिए।
- यह माना जाना चाहिए कि संक्रामक रोगों के संबंध में प्रत्येक रोगी संभवतः खतरनाक है।
- जिन कार्यालयों में रोगियों के बायोफ्लुइड्स के साथ चिकित्सा कर्मचारियों का संपर्क संभव है, वहां एचआईवी-रोधी प्राथमिक चिकित्सा किट अवश्य होनी चाहिए।
- आपातकालीन स्थितियों में, आपातकालीन रोकथाम की जाती है।
काम के अंत में, निम्नलिखित जोड़तोड़ किए जाते हैं:
- डिस्पोजेबल उपकरण पंचर-प्रूफ कंटेनर में रखे जाते हैं;
- टेबल की सतहों को कीटाणुनाशक से उपचारित किया जाता है;
- आगे उपयोग के लिए वस्तुओं को प्रसंस्करण के लिए कंटेनरों में रखा जाता है।
व्यक्तिगत सुरक्षा उपकरण
प्रत्येक कर्मचारी को चिकित्सा कर्मियों के काम में आपातकालीन स्थितियों और उनके घटित होने पर कार्रवाई के एल्गोरिथ्म का अध्ययन करना चाहिए। चिकित्सा संस्थानों में, सभी रोगियों को संभावित रूप से एचआईवी से संक्रमित माना जाना चाहिए, इसलिए, चिकित्सा देखभाल प्रदान करते समय, कार्यस्थल पर सुरक्षा के लिए सभी सिद्धांतों और आवश्यकताओं का पालन करना आवश्यक है।

चिकित्सा अनुसंधान गतिविधियों के साथ-साथ बायोफ्लुइड्स (शुक्राणु, रक्त, योनि स्राव, रक्त, श्लेष, फुफ्फुस, मस्तिष्कमेरु, एमनियोटिक, पेरिकार्डियल) के साथ मिश्रित किसी भी समाधान के साथ काम करते समय, कर्मियों को व्यक्तिगत सुरक्षा उपकरण का उपयोग करना चाहिए:
- चिकित्सा टोपी;
- चिकित्सा गाउन या सूट;
- मुखौटे;
- चिकित्सा दस्ताने;
- सुरक्षात्मक चश्मा;
- ऑयलक्लोथ एप्रन (यदि आवश्यक हो);
- सुरक्षात्मक स्क्रीन (यदि आवश्यक हो)।
बायोफ्लुइड संदूषण
तो अगर चिकित्सा कर्मियों के काम में कोई आपात स्थिति हो तो आपको क्या करना चाहिए? क्रियाओं का एल्गोरिथम क्या है? यदि कार्यस्थल पर बायोमटेरियल के साथ कोई आपात स्थिति होती है, तो पीड़ित काम को रोकने और उसके प्रकार के आधार पर परिशोधन उपायों को करने के लिए बाध्य होता है:
- यदि बायोफ्लुइड त्वचा पर हो जाता है, तो इस जगह को 70% अल्कोहल से गीला करना, साबुन से धोना और 70% अल्कोहल के साथ फिर से गीला करना आवश्यक है।
- यदि बायोफ्लुइड आपकी आंखों में चला जाता है, तो आपको तुरंत उन्हें साफ पानी या 1% बोरिक एसिड से धोना चाहिए।
- यदि बायोफ्लुइड दस्ताने द्वारा संरक्षित हाथों पर मिलता है, तो दस्ताने को कीटाणुनाशक में भिगोए हुए नैपकिन से साफ करना आवश्यक है, फिर पानी से कुल्ला करें। अगला, आपको उन्हें काम की सतह के अंदर निकालने की जरूरत है, अपने हाथ धोएं और एक एंटीसेप्टिक के साथ चिकना करें।
- यदि बायोफ्लुइड नाक के म्यूकोसा पर मिल जाता है, तो आपको इसे प्रोटारगोल 1% से उपचारित करना होगा।
- यदि बायोफ्लुइड ऑरोफरीनक्स के श्लेष्म झिल्ली पर मिलता है, तो तुरंत मुंह को 70% अल्कोहल या पोटेशियम परमैंगनेट 0.05% या बोरिक एसिड 1% के घोल से कुल्ला करें।
त्वचा को नुकसान

यदि त्वचा की अखंडता (कट, इंजेक्शन) के उल्लंघन के साथ रक्त, अन्य बायोफ्लुइड्स या बायोमैटिरियल्स के संपर्क में आने पर नर्स द्वारा आपात स्थिति में क्या कार्रवाई की जानी चाहिए? यहां आपको निम्नलिखित उपाय करने होंगे:
- दस्ताने हटाए बिना, अपने हाथों को साबुन के पानी से धोएं;
- एक काम की सतह के साथ अंदर दस्ताने निकालें और उन्हें एक कीटाणुनाशक समाधान में भेजें;
- घाव से खून निकल रहा हो तो उसे एक दो मिनट के लिए न रोकें, नहीं तो घाव से खून निचोड़ लें।
- अपने हाथ साबुन के पानी से धोएं;
- 70% अल्कोहल के साथ घाव का इलाज करें, फिर आयोडीन 5% के अल्कोहल समाधान के साथ और एक जीवाणुनाशक प्लास्टर के साथ कवर करें, यदि आवश्यक हो तो उंगलियों पर लगाएं;
- चिपकने वाले एंटीसेप्टिक्स (बीएफ -6 और अन्य) का उपयोग न करें जो घाव की निकासी में बाधा डालते हैं।
कपड़ों का दूषित होना
एक आपातकालीन स्थिति में क्रियाओं के एल्गोरिथ्म पर विचार करें, जब बायोमटेरियल कपड़े, एक ड्रेसिंग गाउन पर मिला हो। यहां, निम्नलिखित उपाय करें:
- अपने कपड़े उतारो और एक निस्संक्रामक समाधान में भिगो दें;
- हाथों और शरीर के अन्य क्षेत्रों की त्वचा, यदि वे परिधान के माध्यम से दूषित होते हैं, तो इसे हटाने के बाद, इसे 70% अल्कोहल से उपचारित करें;
- सतह को साबुन और पानी से धोएं और 70% अल्कोहल के साथ पुन: उपचार करें;
- यदि बायोमटेरियल जूतों पर लग जाता है, तो इसे कीटाणुनाशक घोल में डूबा हुआ स्वाब से दो बार पोंछ लें।
अन्य कार्रवाई
हेल्थकेयर प्रदाताओं को निम्नलिखित भी पता होना चाहिए:
- यदि बायोमटेरियल फर्श, दीवारों, उपकरणों की सतह पर मिलता है, तो उन्हें 15 मिनट के अंतराल के साथ हाइड्रोजन पेरोक्साइड 5% या क्लोरैमाइन 3% या अन्य कीटाणुनाशक समाधान के साथ दो बार पोंछना आवश्यक है।
- अपकेंद्रित्र के संचालन के दौरान उत्पन्न होने वाली आपात स्थिति के मामले में, डिवाइस के ढक्कन को खोलना और 40 मिनट के बाद ही कीटाणुशोधन उपायों को करना संभव है। रोटर को रोकने के बाद (इस दौरान एरोसोल जम जाएगा)। अपकेंद्रित्र ढक्कन खोलने के बाद, टूटे हुए कांच और अपकेंद्रित्र कप को कीटाणुनाशक घोल में रखें, उपकरण की आंतरिक और बाहरी सतहों को कीटाणुनाशक में भिगोए हुए कपड़े से दो बार पोंछें।
खून
रक्त आपात स्थिति को बहुत खतरनाक माना जाता है। आखिरकार, हेपेटाइटिस बी या एचआईवी के साथ कार्यस्थल में रक्त संक्रमण का सबसे शक्तिशाली स्रोत है। इसलिए, ऐसे संक्रमणों के खिलाफ सुरक्षात्मक उपाय, सबसे पहले, रक्त के माध्यम से उनके संचरण को रोकने के लिए और हेपेटाइटिस बी के खिलाफ टीकाकरण हैं।

यह ज्ञात है कि एचआईवी और हेपेटाइटिस बी वायरस के संचरण के तरीके समान हैं। और फिर भी कार्यस्थल पर हेपेटाइटिस के अनुबंध का जोखिम एचआईवी संक्रमण की तुलना में अधिक है (यह इस तथ्य के कारण है कि एचआईवी संक्रमित रोगियों के रक्त में वायरस का घनत्व कम है)।
आपातकालीन संस्करण संख्या 1. त्वचा के कटने या पंचर होने की स्थिति में
एचआईवी के साथ आपातकालीन स्थिति में कार्रवाई के एल्गोरिथ्म पर विचार करें। एचआईवी संक्रमित रक्त से सना हुआ उपकरणों के साथ त्वचा के कट या पंचर से इस वायरस के अनुबंध की संभावना 0.5% है। हेपेटाइटिस बी से संक्रमण की संभावना 6-30% है।
आपातकालीन संस्करण संख्या 2. त्वचा संपर्क
यदि दूषित रक्त अहानिकर त्वचा पर चला जाता है तो एचआईवी संक्रमण की संभावना 0.05% अनुमानित है। यदि रक्त (या अन्य बायोफ्लुइड) आपकी बरकरार त्वचा पर चला जाता है, तो तुरंत इसे 70% अल्कोहल या कीटाणुनाशक घोल में 1 मिनट के लिए भिगोए हुए स्वाब से उपचारित करें। मलो मत!
फिर दो बार बहते गर्म पानी और साबुन से धो लें और एक डिस्पोजेबल कपड़े से पोंछकर सुखा लें। 15 मिनट के बाद, शराब के साथ उपचार दोहराएं।
आपातकालीन संस्करण संख्या 3. श्लेष्मा झिल्ली के संपर्क के मामले में
यदि दूषित रक्त श्लेष्म झिल्ली पर चला जाता है, तो एचआईवी संक्रमण की संभावना 0.09% अनुमानित है। यदि रक्त आपकी आंखों में चला जाता है, तो आपको उन्हें प्राथमिक चिकित्सा किट (या पोटेशियम परमैंगनेट के ताजा तैयार समाधान के साथ - 200 मिलीलीटर डिस्टिलेट में 100 मिलीग्राम पोटेशियम परमैंगनेट पतला) से डिस्टिलेट के साथ तुरंत कुल्ला करने की आवश्यकता है।
अपनी आंखों को कुल्ला करने के लिए, कांच के स्नान का उपयोग करें: उन्हें एक घोल या पानी से भरें, अपनी आंखों पर लगाएं और कुछ मिनटों के लिए पलक झपकते ही कुल्ला करें। एल्ब्यूसाइड 20% की तीन बूँदें प्रत्येक आँख में डालें।
यदि नाक के म्यूकोसा पर रक्त है, तो तुरंत 2 मिनट के लिए पोटेशियम परमैंगनेट के ताजे तैयार 0.05% घोल से नाक को धो लें। फिर प्रत्येक नथुने में 20% एल्ब्यूसाइड घोल की 3 बूँदें डालें।
यदि रक्त मौखिक श्लेष्म पर है, तो इसे तुरंत 70% अल्कोहल या पोटेशियम परमैंगनेट के ताजा तैयार 0.05% घोल से 2 मिनट के लिए कुल्ला करें।
इस मामले में कपड़े और परिसर का प्रसंस्करण उपरोक्त एल्गोरिदम के समान है।
प्राथमिक चिकित्सा किट

तो, आप पहले से ही जानते हैं कि आपात स्थिति में आपातकालीन सहायता क्या है। इसे समय पर उपलब्ध कराने के लिए एचआईवी संक्रमण की रोकथाम के लिए हमेशा प्राथमिक चिकित्सा किट हाथ में होनी चाहिए। इसमें आमतौर पर निम्नलिखित दवाएं होती हैं:
| मुलाकात | नाम और मात्रा |
| घावों का इलाज करने के लिए | |
| त्वचा के संपर्क में आने वाली सामग्री की कीटाणुशोधन के लिए | 70% एथिल अल्कोहल की एक बोतल |
| श्लेष्म झिल्ली पर पकड़ी गई सामग्री की कीटाणुशोधन के लिए | · सूखे पोटेशियम परमैंगनेट के एक अंधेरे पेस्ट में टिकाएं, 100 मिलीग्राम - दो टुकड़े; · 20% एल्ब्यूसाइड घोल के साथ एक बोतल; · 200 मिली डिस्टिलेट के साथ दो बोतलें (पोटेशियम परमैंगनेट के 0.05% घोल के निर्माण के लिए)। |
| नाक और आंखों में दवा डालने के लिए | दो पिपेट |
| पोटेशियम परमैंगनेट के 0.05% घोल से आँखें धोने के लिए | दो आँख कांच स्नान |
| अतिरिक्त कच्चा माल | दस्ताने की अतिरिक्त जोड़ी, बाँझ धुंध पोंछे, उंगली का पालना |
| रक्तस्राव रोकने के लिए | एक रबर बैंड |
| कच्चे माल की ड्रेसिंग | · बाँझ पैरामीटर 7X14 के साथ तीन पट्टियाँ; · बाँझ रूई का 1 पैकेज (100 ग्राम); · पांच जीवाणुनाशक मलहम। |
इसके अतिरिक्त, विभाग के पास होना चाहिए:
- कीटाणुशोधन कोने में काम कर रहे कीटाणुशोधन समाधान, हाथ धोने के लिए पानी की एक अपरिवर्तनीय आपूर्ति (5 एल), टॉयलेट साबुन, हाथों को गीला करने के लिए अलग-अलग नैपकिन;
- आपात स्थिति के मामले में निवारक आपातकालीन उपायों को कैसे पूरा किया जाए, इस पर निर्देश।
रक्त के बड़े पूल को साफ करने के लिए, आपको आवश्यकता हो सकती है: रबर के दस्ताने, वाटरप्रूफ डिस्पोजेबल शू कवर और लत्ता। अगर खून के छींटे पड़ने का खतरा है, तो आपको फेस शील्ड या गॉगल्स, वाटरप्रूफ एप्रन पहनना चाहिए।
प्राथमिक चिकित्सा किट को उपचार कक्ष में एक अलग लेबल वाले दराज में रखा जाना चाहिए। विभाग की प्रधान नर्स इस भंडारण को नियंत्रित करने और प्राथमिक चिकित्सा किट को फिर से भरने के लिए बाध्य है।
पंजीकरण लॉग

चिकित्सा प्रक्रियाओं के दौरान आपात स्थिति का पंजीकरण कैसे किया जाता है? ये सभी मामले कार्यस्थल पर सामने आने वाली आपात स्थितियों के रजिस्टर में दर्ज हैं। स्वास्थ्य देखभाल प्रदाता विशेष परिस्थितियों की तारीख और समय का संकेत देगा। यह आपातकाल और इसे दूर करने के लिए किए गए उपायों का वर्णन करता है। रिकॉर्ड को प्रभारी व्यक्ति द्वारा अपने हस्ताक्षर से प्रमाणित किया जाता है। लॉग तालिका में निम्नलिखित लंबवत कॉलम हैं:
- पी / पी।
- दिनांक, समय (दिन, महीना, घंटे, मिनट)।
- घटना का विवरण।
- उपाय किए।
- जिम्मेदार व्यक्ति के हस्ताक्षर।
इस पत्रिका का आकार 210 X 297 मिमी (A4 प्रारूप, लंबवत) है। शीर्षक पृष्ठ में उस संस्था और विभाग का नाम होना चाहिए जिसमें आपातकालीन मामले दर्ज किए जाते हैं, लॉगिंग की आरंभ तिथि और समाप्ति तिथि। दस्तावेज़ पृष्ठों को क्रमांकित किया जाता है, जिसमें अंतिम पृष्ठ बाध्य और क्रमांकित पृष्ठों की संख्या दर्शाता है। पत्रिका पर जवाबदेह व्यक्ति के हस्ताक्षर और संगठन की मुहर अवश्य लगी होनी चाहिए।
नर्स रणनीति
आपात स्थिति में नर्स की रणनीति क्या है? उसे निम्नलिखित करना चाहिए:

- चिकित्सा दुर्घटना लॉग;
- आपात स्थिति की स्थिति में सेवा जांच का एक कार्य;
- जो हुआ उसके कारणों और परिस्थितियों का विस्तार से वर्णन करते हुए, स्वतंत्र रूप में एक व्यक्तिगत स्पष्टीकरण लिखें।
- दुर्घटना के तुरंत बाद, वह एचआईवी और हेपेटाइटिस बी और सी के मार्करों के लिए रक्तदान करता है।
- यदि रोगी एचआईवी पॉजिटिव है, तो उसे एआरटी थेरेपी के लिए 72 घंटे के भीतर एड्स केंद्र पहुंचना होगा।
- इसके अलावा, दुर्घटना के क्षण से 3, 6 और 12 महीनों के बाद हेपेटाइटिस बी और सी और एचआईवी के मार्करों के लिए रक्तदान के साथ औषधालय संरक्षण किया जाता है।
जोखिम
तो, अब आप जानते हैं कि चिकित्सा आपात स्थितियों में आपातकालीन देखभाल कैसे प्रदान की जाती है। दाइयों और नर्सों को हर किसी की तरह एचआईवी, हेपेटाइटिस बी और सी के अनुबंध का खतरा होता है। लेकिन जोखिम काफी कम हो जाता है अगर वे अपनी पेशेवर गतिविधियों और अपने निजी जीवन दोनों में सावधान रहें।
यह ध्यान दिया जाना चाहिए कि न केवल अस्पतालों में एचआईवी और अन्य संक्रमणों के प्रसार को रोकने में, बल्कि कर्मियों के जोखिम और सामाजिक को कम करने में नर्सों की भूमिका कितनी महान है। रोग के परिणाम।
पंजीकरण एन 20263
30.03.1999 एन 52-एफजेड के संघीय कानून के अनुसार "जनसंख्या के स्वच्छता और महामारी विज्ञान कल्याण पर" (रूसी संघ का एकत्रित विधान, 1999, एन 14, कला। 1650; 2002, एन 1 (भाग 1) , कला 2; 2003, संख्या 2, अनुच्छेद 167; संख्या 27 (भाग 1), अनुच्छेद 2700; 2004, संख्या 35, अनुच्छेद 3607; 2005, संख्या 19, अनुच्छेद 1752; 2006, संख्या 1, लेख 10, संख्या 52 (भाग 1), अनुच्छेद 5498; 2007, संख्या 1 (भाग 1), अनुच्छेद 21; संख्या 1 (भाग 1), अनुच्छेद 29; संख्या 27, अनुच्छेद 3213; संख्या 46, अनुच्छेद 5554 ; 49, कला। 6070; 2008, एन 24, कला। 2801; एन 29 (भाग 1), कला। 3418; एन 30 (भाग 2), कला। 3616; एन 44, कला। 4984; एन 52 (भाग 1) ), कला। 6223; 2009, एन 1, कला। 17; 2010, एन 40, कला। 4969) और 24 जुलाई, 2000 एन 554 के रूसी संघ की सरकार की डिक्री "राज्य पर विनियमों के अनुमोदन पर" रूसी संघ की स्वच्छता और महामारी विज्ञान सेवा और राज्य स्वच्छता और महामारी विज्ञान मानकीकरण पर विनियमन "(रूसी संघ का एकत्रित विधान, 2000, एन 31, कला। 3295, 2004, एन 8, कला। 663; एन 47, कला। 4666 ; 2005, एन 39, कला। 3953) मैं फरमान करता हूँ:
संयुक्त उद्यम 3.1.5.2826-10 "एचआईवी संक्रमण की रोकथाम" (परिशिष्ट) के स्वच्छता और महामारी विज्ञान नियमों को मंजूरी देना।
जी. ओनिशचेंको
आवेदन
एचआईवी संक्रमण की रोकथाम
स्वच्छता और महामारी विज्ञान नियम एसपी 3.1.5.2826-10
I. 0 गुंजाइश
1.1. ये सैनिटरी और महामारी विज्ञान नियम (बाद में सैनिटरी नियमों के रूप में संदर्भित) संगठनात्मक, उपचार और रोगनिरोधी, स्वच्छता और महामारी विरोधी उपायों के एक सेट के लिए बुनियादी आवश्यकताओं को स्थापित करते हैं, जिसके कार्यान्वयन से एचआईवी संक्रमण के उद्भव और प्रसार की रोकथाम सुनिश्चित होती है।
1.2. नागरिकों, व्यक्तिगत उद्यमियों और कानूनी संस्थाओं के लिए स्वच्छता नियमों का अनुपालन अनिवार्य है।
1.3. इन सैनिटरी और महामारी विज्ञान नियमों के कार्यान्वयन पर नियंत्रण राज्य सेनेटरी और महामारी विज्ञान पर्यवेक्षण का प्रयोग करने वाले निकायों द्वारा किया जाता है।
III. सामान्य प्रावधान
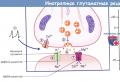
3.1. एचआईवी संक्रमण मानव इम्युनोडेफिशिएंसी वायरस के कारण होने वाली एक बीमारी है - एक मानवजनित संक्रामक पुरानी बीमारी जो प्रतिरक्षा प्रणाली को एक विशिष्ट क्षति की विशेषता है, जो कि एक्वायर्ड इम्युनोडेफिशिएंसी सिंड्रोम (एड्स) के गठन तक धीमी गति से विनाश की ओर ले जाती है, अवसरवादी संक्रमणों के विकास के साथ। और माध्यमिक घातक नवोप्लाज्म।
3.2. एचआईवी संक्रमण का निदान महामारी विज्ञान, नैदानिक और प्रयोगशाला डेटा के आधार पर स्थापित किया जाता है।
3.3. एड्स एक ऐसी स्थिति है जो एचआईवी संक्रमण की पृष्ठभूमि के खिलाफ विकसित होती है और एड्स संकेतक के रूप में संदर्भित एक या अधिक बीमारियों की उपस्थिति की विशेषता है। एड्स एक महामारी विज्ञान अवधारणा है और इसका उपयोग एचआईवी संक्रमण की महामारी विज्ञान निगरानी के लिए किया जाता है।
3.4. एचआईवी संक्रमण का प्रेरक एजेंट, मानव इम्युनोडेफिशिएंसी वायरस, रेट्रोवायरस परिवार के लेंटवायरस उपपरिवार से संबंधित है। वायरस दो प्रकार के होते हैं: एचआईवी-1 और एचआईवी-2।
3.5. एचआईवी संक्रमण का स्रोत रोग के किसी भी चरण में एचआईवी से संक्रमित लोग हैं, जिसमें ऊष्मायन अवधि भी शामिल है।
3.6. तंत्र और संचरण के कारक।
3.6.1. एचआईवी संक्रमण प्राकृतिक और कृत्रिम दोनों संचरण तंत्रों के कार्यान्वयन के माध्यम से प्रेषित किया जा सकता है।
3.6.2. एचआईवी संचरण के प्राकृतिक तंत्र में शामिल हैं:
3.6.2.1। संपर्क, जो मुख्य रूप से संभोग के दौरान (समलैंगिक और विषमलैंगिक दोनों के साथ) और रक्त के साथ श्लेष्म या घाव की सतह के संपर्क के साथ महसूस किया जाता है।
3.6.2.2। लंबवत (एचआईवी संक्रमित मां से बच्चे का संक्रमण: गर्भावस्था, प्रसव और स्तनपान के दौरान।)
3.7.3. कृत्रिम संचरण तंत्र में शामिल हैं:
3.7.3.1. गैर-चिकित्सा आक्रामक प्रक्रियाओं के लिए कृत्रिम, जिसमें अंतःशिरा दवा प्रशासन (सीरिंज, सुई, अन्य इंजेक्शन उपकरण और सामग्री का उपयोग), गोदना, गैर-बाँझ उपकरणों के साथ कॉस्मेटिक, मैनीक्योर और पेडीक्योर प्रक्रियाओं के दौरान शामिल हैं।
3.7.3.2. एलपीओ में आक्रामक हस्तक्षेप के लिए कृत्रिम। एचआईवी से संक्रमण रक्त के आधान, उसके घटकों, अंगों और ऊतकों के प्रत्यारोपण, दाता शुक्राणु के उपयोग, एचआईवी संक्रमित दाता से दाता स्तन के दूध के साथ-साथ माता-पिता के हस्तक्षेप के लिए चिकित्सा उपकरणों के माध्यम से, दूषित चिकित्सा उपकरणों के माध्यम से किया जा सकता है। एचआईवी के साथ और नियामक दस्तावेजों की आवश्यकताओं के अनुसार उपचार के अधीन नहीं।
3.8. रोगज़नक़ के संचरण के मुख्य कारक मानव जैविक तरल पदार्थ (रक्त, रक्त घटक, वीर्य, योनि स्राव, स्तन का दूध) हैं।
3.9. एचआईवी संक्रमण की चपेट में आने वाले मुख्य जनसंख्या समूह हैं: नशीली दवाओं के उपयोगकर्ताओं (आईडीयू), वाणिज्यिक यौनकर्मियों (सीएसडब्ल्यू), पुरुषों के साथ यौन संबंध रखने वाले पुरुष (एमएसएम)। यौनकर्मियों के ग्राहक, IDU के यौन साथी, कैदी, सड़क पर रहने वाले बच्चे, बड़ी संख्या में यौन साथी वाले व्यक्ति, प्रवासी जनसंख्या समूह (ट्रक चालक, मौसमी कार्यकर्ता, जिसमें विदेशी नागरिक एक घूर्णी आधार पर काम कर रहे हैं, और अन्य) एक उच्च प्रतिनिधित्व करते हैं- एचआईवी संक्रमण का जोखिम समूह। जो लोग शराब और गैर-इंजेक्शन दवाओं का दुरुपयोग करते हैं, क्योंकि वे मनो-सक्रिय पदार्थों के प्रभाव में अधिक खतरनाक यौन व्यवहार में संलग्न होने की अधिक संभावना रखते हैं।
3.10. एंटीरेट्रोवाइरल थेरेपी के बिना एचआईवी संक्रमण का नैदानिक पाठ्यक्रम।
3.10.1. ऊष्मायन अवधि
एचआईवी संक्रमण के लिए ऊष्मायन अवधि संक्रमण के क्षण से वायरस की शुरूआत के लिए शरीर की प्रतिक्रिया की अवधि है (नैदानिक लक्षणों की उपस्थिति या एंटीबॉडी का उत्पादन), एक नियम के रूप में, 2-3 सप्ताह है, लेकिन खींच सकता है 3-8 महीने तक, कभी-कभी 12 महीने तक। इस अवधि में, एक संक्रमित व्यक्ति में एचआईवी एंटीबॉडी का पता नहीं चलता है, और इसलिए रक्त और उसके घटकों के आधान सहित, नोसोकोमियल फ़ॉसी में उससे संचरण का जोखिम बढ़ जाता है।
3.10.2। तीव्र एचआईवी संक्रमण।
संक्रमित लोगों में से 30-50% तीव्र एचआईवी संक्रमण के लक्षण विकसित करते हैं, जो विभिन्न अभिव्यक्तियों के साथ होता है: बुखार, लिम्फैडेनोपैथी, चेहरे पर एरिथेमेटस-मैकुलोपापुलर दाने, धड़, कभी-कभी अंगों पर, मायलगिया या आर्थ्राल्जिया, दस्त, सिरदर्द, मतली और उल्टी, बढ़े हुए जिगर और प्लीहा, तंत्रिका संबंधी लक्षण। ये लक्षण विभिन्न संयोजनों में एक उच्च वायरल लोड की पृष्ठभूमि के खिलाफ खुद को प्रकट करते हैं और गंभीरता की अलग-अलग डिग्री होती है। दुर्लभ मामलों में, पहले से ही इस स्तर पर, गंभीर माध्यमिक रोग विकसित हो सकते हैं, जिससे रोगियों की मृत्यु हो सकती है। इस अवधि में, संक्रमित लोगों के स्वास्थ्य देखभाल सुविधाओं के लिए रेफरल की आवृत्ति बढ़ जाती है; रक्त में वायरस की बड़ी मात्रा के कारण संचरण का जोखिम अधिक होता है।
3.10.3. उपनैदानिक चरण।
उपनैदानिक चरण की अवधि औसतन 5-7 वर्ष (1 से 8 वर्ष तक, कभी-कभी अधिक) होती है, लिम्फैडेनोपैथी के अलावा कोई नैदानिक अभिव्यक्तियाँ नहीं होती हैं। इस स्तर पर, अभिव्यक्तियों की अनुपस्थिति में, संक्रमित व्यक्ति लंबे समय तक संक्रमण का स्रोत होता है। उपनैदानिक अवधि के दौरान, एचआईवी गुणा करना जारी रखता है और रक्त में सीडी 4 लिम्फोसाइटों की संख्या कम हो जाती है।
3.10.4. माध्यमिक रोगों का चरण।
बढ़ती इम्युनोडेफिशिएंसी की पृष्ठभूमि के खिलाफ, माध्यमिक रोग (संक्रामक और ऑन्कोलॉजिकल) दिखाई देते हैं। वायरल, बैक्टीरियल, फंगल प्रकृति के संक्रमण वाले रोग पहले काफी अनुकूल रूप से आगे बढ़ते हैं और पारंपरिक चिकित्सीय एजेंटों द्वारा रोक दिए जाते हैं। प्रारंभ में, ये मुख्य रूप से त्वचा और श्लेष्मा झिल्ली के घाव होते हैं, फिर अंग और सामान्यीकृत घाव, जिससे रोगी की मृत्यु हो जाती है।
3.11. एंटीरेट्रोवाइरल थेरेपी (APT) एचआईवी संक्रमण के लिए एक एटियोट्रोपिक थेरेपी है। वर्तमान चरण में, एपीटी रोगी के शरीर से एचआईवी को पूरी तरह से समाप्त करने की अनुमति नहीं देता है, लेकिन वायरस के गुणन को रोकता है, जिससे प्रतिरक्षा की बहाली, माध्यमिक रोगों के विकास या प्रतिगमन की रोकथाम, संरक्षण या बहाली होती है। रोगी की काम करने की क्षमता और उसकी मृत्यु की रोकथाम। प्रभावी एंटीरेट्रोवाइरल थेरेपी भी एक निवारक उपाय है जो संक्रमण के स्रोत के रूप में रोगी के जोखिम को कम करता है।
चतुर्थ। एचआईवी संक्रमण के प्रयोगशाला निदान
4.1. एचआईवी संक्रमण का प्रयोगशाला निदान एचआईवी और वायरल एंटीजन के एंटीबॉडी का पता लगाने पर आधारित है, साथ ही, विशेष मामलों में, एचआईवी प्रोवायरल डीएनए और एचआईवी वायरल आरएनए (जीवन के पहले वर्ष के बच्चों में) का पता लगाने पर आधारित है।
4.2. एचआईवी संक्रमण के निदान के लिए प्रयोगशाला परीक्षण राज्य, नगरपालिका या निजी स्वास्थ्य देखभाल प्रणाली के संस्थानों में एक सैनिटरी और महामारी विज्ञान निष्कर्ष और रूसी संघ के कानून द्वारा निर्धारित तरीके से प्रदान किए गए लाइसेंस के आधार पर किए जाते हैं।
4.3. एचआईवी संक्रमण के प्रयोगशाला निदान के लिए मानक विधि एलिसा का उपयोग करके एचआईवी के प्रति एंटीबॉडी/एंटीजन का निर्धारण है। एचआईवी परिणामों की पुष्टि के लिए पुष्टिकरण परीक्षण (प्रतिरक्षा, रैखिक धब्बा) का उपयोग किया जाता है।
4.4. एचआईवी के प्रति एंटीबॉडी की उपस्थिति के परीक्षण के लिए नैदानिक एल्गोरिथम:
4.4.1. पहले चरण में (स्क्रीनिंग प्रयोगशाला)।
यदि एलिसा में एक सकारात्मक परिणाम प्राप्त होता है, तो विश्लेषण क्रमिक रूप से 2 बार और किया जाता है (उसी सीरम के साथ और उसी परीक्षण प्रणाली में, दूसरा सीरम केवल तभी अनुरोध किया जाता है जब आगे के शोध के लिए पहला सीरम भेजना असंभव हो)। यदि तीन एलिसा परीक्षणों में से दो सकारात्मक परिणाम प्राप्त होते हैं, तो सीरम को प्राथमिक सकारात्मक माना जाता है और इसे आगे के शोध के लिए संदर्भ प्रयोगशाला (एड्स की रोकथाम और नियंत्रण केंद्र की एचआईवी निदान प्रयोगशाला) में भेजा जाता है।
4.4.2. दूसरे चरण में (संदर्भ प्रयोगशाला)।
मुख्य रूप से सकारात्मक सीरम की एलिसा में किसी अन्य निर्माता की दूसरी परीक्षण प्रणाली में फिर से जांच की जाती है, जो एंटीजन, एंटीबॉडी या पुष्टि के लिए चुने गए परीक्षण प्रारूप की संरचना के मामले में पहले वाले से भिन्न होती है। यदि एक नकारात्मक परिणाम प्राप्त होता है, तो सीरम को किसी अन्य निर्माता की तीसरी परीक्षण प्रणाली में फिर से जांचा जाता है, जो एंटीजन, एंटीबॉडी या परीक्षणों के प्रारूप की संरचना के मामले में पहले और दूसरे से भिन्न होता है। यदि एक नकारात्मक परिणाम प्राप्त होता है (दूसरे और तीसरे परीक्षण प्रणालियों में), तो एचआईवी के प्रति एंटीबॉडी की अनुपस्थिति पर एक निष्कर्ष जारी किया जाता है। यदि एक सकारात्मक परिणाम प्राप्त होता है (दूसरे और / या तीसरे परीक्षण प्रणाली में), तो सीरम की जांच एक प्रतिरक्षा या रैखिक धब्बा में की जानी चाहिए। एक पुष्टिकरण परीक्षण में प्राप्त परिणामों की व्याख्या सकारात्मक, अनिश्चित और नकारात्मक के रूप में की जाती है।
4.4.2.1। अध्ययन के नियंत्रण और लेखांकन को सुनिश्चित करने के लिए, संदर्भ निदान रूसी संघ के उसी घटक इकाई में किया जाना चाहिए, जहां एक अधिकृत विशेष स्वास्थ्य देखभाल पेशेवर की प्रयोगशाला में स्क्रीनिंग परीक्षा की गई थी, जो इस पर संगठनात्मक और पद्धति संबंधी कार्य करता है। एचआईवी संक्रमण और संबंधित रोगों के लिए नैदानिक, चिकित्सीय, निवारक और महामारी विरोधी उपायों का संचालन करना।
एफजीयूएन में संदर्भ निदान भी किया जा सकता है, जिसके आधार पर एड्स समारोह की रोकथाम और नियंत्रण के लिए संघीय और जिला केंद्र, और एफजीयू रिपब्लिकन क्लिनिकल संक्रामक रोग अस्पताल (सेंट पीटर्सबर्ग) में।
4.4.3. सकारात्मक (सकारात्मक) नमूने वे होते हैं जिनमें 3 में से 2 एचआईवी ग्लाइकोप्रोटीन (एनवी, गैग, पोल) के प्रति एंटीबॉडी का पता लगाया जाता है।
4.4.4. नकारात्मक (नकारात्मक) सीरा वे होते हैं जिनमें किसी भी एचआईवी एंटीजन (प्रोटीन) के प्रति एंटीबॉडी का पता नहीं चलता है या पी 18 प्रोटीन के साथ कमजोर प्रतिक्रिया होती है।
4.4.5. सेरा जिसमें एक एचआईवी ग्लाइकोप्रोटीन और/या किसी एचआईवी प्रोटीन के प्रति एंटीबॉडी का पता लगाया जाता है उसे अनिश्चित (संदिग्ध) माना जाता है। यदि कोर प्रोटीन (गैग) पी 25 सहित प्रोटीन प्रोफाइल के साथ एक अनिश्चित परिणाम प्राप्त होता है, तो एचआईवी -2 के निदान के लिए एक अध्ययन किया जाता है।
4.4.6. यदि एक प्रतिरक्षा या रैखिक धब्बा में एक नकारात्मक और संदिग्ध परिणाम प्राप्त होता है, तो p24 एंटीजन या एचआईवी डीएनए / आरएनए को निर्धारित करने के लिए एक परीक्षण प्रणाली में सीरम की जांच करने की सिफारिश की जाती है। यदि p24 एंटीजन या एचआईवी डीएनए / आरएनए का पता चला था, तो पहले अनिश्चित परिणाम के 2, 4, 6 सप्ताह बाद एक प्रतिरक्षा या रैखिक धब्बा में पुन: परीक्षण किया जाता है।
4.4.7. यदि एक अनिश्चित परिणाम प्राप्त होता है, तो एचआईवी के प्रति एंटीबॉडी के लिए बार-बार अध्ययन 2 सप्ताह, 3 और 6 महीने के बाद एक प्रतिरक्षा या रैखिक धब्बा के साथ किया जाता है। यदि एलिसा में नकारात्मक परिणाम प्राप्त होते हैं, तो आगे के शोध की आवश्यकता नहीं है। यदि, पहली परीक्षा के 6 महीने बाद, अनिश्चित परिणाम फिर से प्राप्त होते हैं, और रोगी में एचआईवी संक्रमण के संक्रमण और नैदानिक लक्षणों के लिए जोखिम कारक नहीं होते हैं, तो परिणाम को गलत सकारात्मक माना जाता है। (महामारी विज्ञान और नैदानिक संकेतों की उपस्थिति में, उपस्थित चिकित्सक या महामारी विज्ञानी द्वारा निर्देशित सीरोलॉजिकल अध्ययनों को दोहराया जाता है)।
4.5. मातृ एंटीबॉडी की उपस्थिति के कारण एचआईवी संक्रमित माताओं से पैदा हुए 18 महीने से कम उम्र के बच्चों में एचआईवी संक्रमण का निदान करने के लिए विभिन्न तरीकों का उपयोग किया जाता है।
4.5.1. एचआईवी संक्रमित माताओं से पैदा हुए 12 महीने से कम उम्र के बच्चों में एचआईवी संक्रमण का निदान करने के लिए, एचआईवी (डीएनए या आरएनए) की आनुवंशिक सामग्री की पहचान करने के तरीकों का उपयोग किया जाता है। एक महीने से अधिक उम्र के बच्चे से दो अलग-अलग रक्त नमूनों में एचआईवी डीएनए या एचआईवी आरएनए के लिए सकारात्मक परीक्षण परिणाम प्राप्त करना एचआईवी संक्रमण के निदान की प्रयोगशाला पुष्टि है। 1 - 2 महीने और 4 - 6 महीने (स्तनपान के अभाव में) की उम्र में एचआईवी डीएनए या एचआईवी आरएनए के परीक्षण के दो नकारात्मक परिणाम प्राप्त करना बच्चे में एचआईवी संक्रमण की उपस्थिति के खिलाफ गवाही देता है, हालांकि, बच्चे का निष्कासन अंतर्गर्भाशयी और प्रसवकालीन संपर्क के लिए औषधालय एचआईवी संक्रमण 1 वर्ष से अधिक उम्र में बनाया जा सकता है।
4.5.2. 18 महीने की उम्र में एचआईवी संक्रमण के लिए औषधालय पंजीकरण से हटाना एक साथ उपस्थिति के साथ किया जाता है:
एलिसा द्वारा एचआईवी के प्रति एंटीबॉडी के अध्ययन के दो या अधिक नकारात्मक परिणाम;
एचआईवी के प्रति एंटीबॉडी के लिए रक्त परीक्षण के समय स्पष्ट हाइपोगैमाग्लोबुलिनमिया की अनुपस्थिति;
एचआईवी संक्रमण के नैदानिक अभिव्यक्तियों की अनुपस्थिति।
4.5.3. एचआईवी संक्रमित माताओं से पैदा हुए बच्चों में एचआईवी संक्रमण का निदान, जो 18 महीने की उम्र तक पहुंच चुके हैं, वयस्कों की तरह ही किया जाता है।
4.6. एचआईवी संक्रमण का प्रयोगशाला निदान केवल प्रमाणित मानकीकृत नैदानिक परीक्षण प्रणालियों (किट) के उपयोग के साथ किया जा सकता है, जिसे स्थापित प्रक्रिया के अनुसार रूसी संघ के क्षेत्र में उपयोग के लिए अनुमोदित किया गया है।
मानव इम्युनोडेफिशिएंसी वायरस से संक्रमित व्यक्तियों का पता लगाने के लिए उपयोग की जाने वाली परीक्षण प्रणालियों के आने वाले गुणवत्ता नियंत्रण को करने के लिए, सेरा (उद्योग मानक नमूने) के मानक पैनल का उपयोग किया जाता है, जिन्हें स्थापित प्रक्रिया के अनुसार उपयोग के लिए अनुमोदित किया जाता है।
4.7. अध्ययन के परिणामों के आधार पर प्रयोगशाला द्वारा जारी किए गए दस्तावेज़ में परीक्षण प्रणाली का नाम, इसकी समाप्ति तिथि, श्रृंखला, एलिसा परिणाम (सकारात्मक, नकारात्मक), एक प्रतिरक्षा का परिणाम, रैखिक धब्बा (पहचाने गए प्रोटीन की एक सूची और) को इंगित करता है। एक निष्कर्ष: सकारात्मक, नकारात्मक, अपरिभाषित)। गोपनीय शोध के मामले में, दस्तावेज़ में पासपोर्ट डेटा होना चाहिए: पूरा नाम, जन्म तिथि, निवास का पता, आकस्मिक कोड। एक अनाम परीक्षा में, दस्तावेज़ को एक विशेष रूप से सेट कोड के साथ चिह्नित किया जाता है।
4.7.1. यदि एक पुष्टिकरण परीक्षण (प्रतिरक्षा, रैखिक धब्बा) में एक संदिग्ध परिणाम प्राप्त होता है, तो अनिश्चित अध्ययन के परिणाम के बारे में एक निष्कर्ष जारी किया जाता है और स्थिति निर्धारित करने से पहले (3.6, 12 महीने के बाद) रोगी की परीक्षा को दोहराने की सिफारिश की जाती है।
4.8. साधारण/तेजी से एचआईवी विशिष्ट एंटीबॉडी परीक्षण ऐसे परीक्षण हैं जो 60 मिनट से भी कम समय में विशेष उपकरणों के बिना किए जा सकते हैं। रक्त, सीरम, रक्त प्लाज्मा और लार (जिंजिवल म्यूकोसा से स्क्रैपिंग) का उपयोग परीक्षण सामग्री के रूप में किया जा सकता है।
4.8.1. सरल/त्वरित परीक्षणों के लिए आवेदन:
प्रत्यारोपण - दाता सामग्री के संग्रह से पहले;
दान - रक्त परीक्षण, रक्त उत्पादों के आपातकालीन आधान और एचआईवी के लिए एंटीबॉडी के लिए परीक्षण किए गए दाता रक्त की अनुपस्थिति के मामले में;
ऊर्ध्वाधर प्रोफिलैक्सिस - प्रसवपूर्व अवधि में अज्ञात एचआईवी स्थिति वाली गर्भवती महिलाओं का परीक्षण (प्रसव के दौरान एचआईवी संक्रमण की दवा की रोकथाम की नियुक्ति के लिए);
एक्सपोजर के बाद एचआईवी प्रोफिलैक्सिस - आपात स्थिति के मामले में एचआईवी परीक्षण।
4.8.2. सरल/तीव्र परीक्षणों का उपयोग करते हुए प्रत्येक एचआईवी परीक्षण के साथ शास्त्रीय एलिसा और आईबी विधियों द्वारा रक्त के उसी हिस्से का अनिवार्य समानांतर अध्ययन किया जाना चाहिए।
4.9. केवल एक साधारण/त्वरित परीक्षण के परिणामों के आधार पर एचआईवी संक्रमण की उपस्थिति या अनुपस्थिति पर निष्कर्ष जारी करने की अनुमति नहीं है। सरल/त्वरित परीक्षणों के परिणाम केवल आपातकालीन स्थितियों में समय पर निर्णय लेने के लिए उपयोग किए जाते हैं।
वी. एचआईवी संक्रमण की जांच के लिए प्रक्रिया
5.1. एचआईवी संक्रमण का पता लगाने की मुख्य विधि अनिवार्य पूर्व और परीक्षण के बाद परामर्श के साथ एचआईवी के प्रति एंटीबॉडी का परीक्षण है। एचआईवी के प्रति एंटीबॉडी की उपस्थिति एचआईवी संक्रमण का प्रमाण है। एचआईवी एंटीबॉडी के लिए एक नकारात्मक परीक्षण परिणाम का हमेशा यह मतलब नहीं होता है कि कोई व्यक्ति संक्रमित नहीं है, क्योंकि "सेरोनिगेटिव विंडो" (एचआईवी संक्रमण और एंटीबॉडी की उपस्थिति के बीच का समय, जो आमतौर पर लगभग 3 महीने का होता है) की अवधि होती है।
5.2. एचआईवी संक्रमण के लिए प्रमाणन स्वेच्छा से किया जाता है, जब तक कि ऐसा प्रमाणीकरण अनिवार्य न हो।
एचआईवी संक्रमण के लिए अनिवार्य चिकित्सा परीक्षा निम्न के अधीन है:
रक्त, रक्त प्लाज्मा, शुक्राणु और अन्य जैविक तरल पदार्थ, ऊतकों और अंगों (शुक्राणु सहित) के दाताओं के साथ-साथ प्रत्येक दाता सामग्री संग्रह पर जैविक उत्पादों के उत्पादन के लिए गर्भपात और अपरा रक्त लेने के मामले में गर्भवती महिलाएं;
निम्नलिखित कर्मचारी काम पर प्रवेश करने और आवधिक चिकित्सा परीक्षाओं के दौरान एचआईवी संक्रमण का पता लगाने के लिए अनिवार्य चिकित्सा परीक्षा के अधीन हैं:
एड्स की रोकथाम और नियंत्रण के लिए केंद्रों के डॉक्टरों, मध्य और कनिष्ठ चिकित्सा कर्मियों, स्वास्थ्य देखभाल संस्थानों, विशेष विभागों और स्वास्थ्य देखभाल संस्थानों की संरचनात्मक इकाइयों को सीधे परीक्षा, निदान, उपचार, सेवा के साथ-साथ फोरेंसिक चिकित्सा परीक्षा आयोजित करने और अन्य मानव इम्युनोडेफिशिएंसी वायरस से संक्रमित व्यक्तियों के साथ काम करना, उनके साथ सीधा संपर्क रखना;
डॉक्टरों, प्रयोगशालाओं के मध्य और कनिष्ठ चिकित्सा कर्मियों (प्रयोगशाला कर्मियों के समूह) जो एचआईवी संक्रमण के लिए आबादी की जांच करते हैं और मानव इम्यूनोडेफिशियेंसी वायरस से संक्रमित व्यक्तियों से प्राप्त रक्त और जैविक सामग्री का अध्ययन करते हैं;
चिकित्सा इम्युनोबायोलॉजिकल तैयारी और अन्य संगठनों के निर्माण के लिए अनुसंधान संस्थानों, उद्यमों (उद्योगों) के वैज्ञानिक, विशेषज्ञ, कर्मचारी और कर्मचारी जिनका काम मानव इम्युनोडेफिशिएंसी वायरस युक्त सामग्री से संबंधित है।
काम पर प्रवेश पर और उसके बाद वर्ष में एक बार सर्जिकल प्रोफाइल के अस्पतालों (विभागों) में चिकित्सा कर्मचारी;
सैन्य सेवा करने वाले और सैन्य शैक्षणिक संस्थानों और सैन्य सेवा में प्रवेश और अनुबंध द्वारा, जब सैन्य सेवा के लिए नियुक्त किया जाता है, जब एक अनुबंध के तहत सेवा में प्रवेश करते हैं, जब मंत्रालयों और विभागों के सैन्य विश्वविद्यालयों में प्रवेश करते हैं जो एचआईवी संक्रमण वाले व्यक्तियों की भर्ती पर प्रतिबंध स्थापित करते हैं;
विदेशी नागरिक और स्टेटलेस व्यक्ति जब नागरिकता परमिट या निवास परमिट, या रूसी संघ में वर्क परमिट के लिए आवेदन करते हैं, जब विदेशी नागरिक 3 महीने से अधिक की अवधि के लिए रूसी संघ के क्षेत्र में प्रवेश करते हैं।
5.3. जांच किए जा रहे व्यक्ति के अनुरोध पर, स्वैच्छिक एचआईवी परीक्षण गुमनाम हो सकता है।
5.4. स्वास्थ्य देखभाल कार्यकर्ताओं को एचआईवी संक्रमण के उच्च जोखिम वाले लोगों को एचआईवी संक्रमण का जल्द पता लगाने, एचआईवी संक्रमण पर परामर्श और संक्रमण के मामले में समय पर उपचार शुरू करने के लिए नियमित एचआईवी जांच से गुजरने की सलाह देनी चाहिए।
5.5. एचआईवी संक्रमण (अज्ञात सहित) के लिए परीक्षण सभी प्रकार के स्वामित्व के चिकित्सा संस्थानों में रोगी की सूचित सहमति से सख्त गोपनीयता में किया जाता है, और 14 वर्ष से कम उम्र के नाबालिगों की जांच के मामले में - अनुरोध पर या के साथ उनके कानूनी प्रतिनिधि की सहमति।
5.6. एचआईवी संक्रमण के लिए परीक्षण अनिवार्य पूर्व और परीक्षण के बाद एचआईवी की रोकथाम पर परामर्श के साथ किया जाता है।
5.7. परामर्श एक प्रशिक्षित विशेषज्ञ (अधिमानतः एक संक्रामक रोग चिकित्सक, महामारी विज्ञानी या मनोवैज्ञानिक) द्वारा किया जाना चाहिए और इसमें एचआईवी परीक्षण, परीक्षण के संभावित परिणाम, व्यक्तिगत जोखिम कारकों की उपस्थिति या अनुपस्थिति का निर्धारण, के बारे में जागरूकता का आकलन करने के बारे में मुख्य प्रावधान शामिल हैं। एचआईवी की रोकथाम के मुद्दों पर जांच की गई व्यक्ति, एचआईवी के संचरण के तरीकों और एचआईवी संक्रमण से बचाव के तरीकों के बारे में जानकारी प्रदान करना, एचआईवी संक्रमित व्यक्ति के लिए उपलब्ध देखभाल के प्रकार।
5.8. प्री-टेस्ट काउंसलिंग करते समय, एचआईवी संक्रमण के परीक्षण के लिए सूचित सहमति फॉर्म को दो प्रतियों में भरना आवश्यक है, एक फॉर्म की जांच की जा रही व्यक्ति को सौंप दिया जाता है, दूसरा स्वास्थ्य देखभाल सुविधा में रखा जाता है।
5.9. एचआईवी संक्रमण के लिए रक्त के नमूने के एंजाइम से जुड़े इम्युनोसॉरबेंट परख में एक अध्ययन के लिए एक रेफरल सभी स्वास्थ्य देखभाल प्रदाताओं द्वारा भरा जाता है, चाहे संगठनात्मक और कानूनी रूप और स्वामित्व का रूप कुछ भी हो।
5.9.1. गोपनीय परीक्षण में, रोगी के व्यक्तिगत डेटा को संक्षिप्ताक्षरों के बिना दिया जाता है (पासपोर्ट या विषय के एक स्थानापन्न पहचान दस्तावेज के अनुसार): पूरा नाम, जन्म तिथि, नागरिकता, निवास का पता, आकस्मिक कोड।
5.9.2. अनाम परीक्षण (पासपोर्ट के बिना) के लिए, केवल एक डिजिटल कोड का संकेत दिया जाता है, जिसमें जांच किए जा रहे व्यक्ति की क्रम संख्या, जन्म का वर्ष, निवास स्थान (रूसी संघ की घटक इकाई) शामिल है। जांच किए जा रहे व्यक्ति के उपनाम, नाम, संरक्षक का संकेत नहीं दिया गया है।
5.10. सर्वेक्षण के परिणाम के बारे में प्रतिक्रिया परीक्षण एल्गोरिथम के अंत में जारी की जाती है। जांच किए गए व्यक्ति में एचआईवी संक्रमण की उपस्थिति या अनुपस्थिति पर एक आधिकारिक दस्तावेज जारी करना केवल राज्य या नगरपालिका स्वास्थ्य देखभाल प्रणाली के संस्थानों द्वारा किया जाता है।
5.11. परीक्षण के बाद परामर्श के दौरान परामर्शदाता द्वारा जांच किए जा रहे व्यक्ति को एचआईवी परीक्षण के परिणामों की सूचना दी जाती है; यदि संभव हो, तो वही विशेषज्ञ रोगी की परीक्षण-पूर्व और परीक्षण-पश्चात परामर्श आयोजित करता है।
5.11.1. किसी भी एचआईवी परीक्षण के परिणाम के लिए परामर्श में प्राप्त परिणाम के अर्थ की चर्चा शामिल होनी चाहिए, जांच किए जा रहे व्यक्ति के लिए एचआईवी संक्रमण के जोखिम को ध्यान में रखते हुए; एचआईवी संचरण के तरीकों और जांच किए गए व्यक्ति के लिए एचआईवी संक्रमण से सुरक्षा के तरीकों की व्याख्या; एचआईवी संक्रमित व्यक्ति के लिए उपलब्ध देखभाल के प्रकार और आगे की परीक्षण रणनीति के लिए सिफारिशें।
5.11.1.1. अनिश्चित एचआईवी परीक्षण परिणाम के लिए परामर्श में, मानक जानकारी के एक सेट के अलावा, एचआईवी संक्रमण की संभावना की चर्चा, एचआईवी संक्रमण के प्रसार को रोकने के लिए सावधानियों का पालन करने की आवश्यकता, चिकित्सा देखभाल की गारंटी, उपचार, और एचआईवी संक्रमित लोगों के अधिकारों और स्वतंत्रता का पालन। परीक्षार्थी को एड्स रोकथाम और नियंत्रण केंद्र भेजा जाता है।
5.11.1.2. एचआईवी संक्रमण का निदान व्यक्ति को परीक्षण के परिणामों के परामर्शदाता द्वारा सूचित किया जाता है। विशेषज्ञ एक स्पष्ट और संक्षिप्त रूप में एक सकारात्मक परीक्षा परिणाम की रिपोर्ट करता है, इस समाचार की धारणा के लिए समय प्रदान करता है, और परीक्षार्थी के सवालों का जवाब देता है। एचआईवी संक्रमण के प्रसार को रोकने के लिए सावधानियों का पालन करने की आवश्यकता की व्याख्या करता है, चिकित्सा देखभाल, उपचार, एचआईवी संक्रमित के अधिकारों और स्वतंत्रता के साथ-साथ किसी अन्य व्यक्ति को खतरे में डालने या संक्रमित करने के लिए आपराधिक दायित्व के प्रावधान की गारंटी देता है। परीक्षण किए गए व्यक्ति को एचआईवी संक्रमण का निदान स्थापित करने, चिकित्सा देखभाल प्रदान करने के लिए एड्स की रोकथाम और नियंत्रण केंद्र में भेजा जाता है।
5.11.2। अध्ययन के परिणाम फोन द्वारा सूचित नहीं किए जाते हैं।
5.11.3. मानव इम्युनोडेफिशिएंसी वायरस के कारण होने वाली बीमारी का निदान सेंटर फॉर प्रिवेंशन एंड कंट्रोल ऑफ एड्स के डॉक्टर या एलपीओ के अधिकृत डॉक्टर द्वारा महामारी विज्ञान के आंकड़ों के एक जटिल, नैदानिक परीक्षा और प्रयोगशाला के परिणामों के आधार पर स्थापित किया जाता है। परीक्षण। एड्स रोकथाम और नियंत्रण केंद्र या अधिकृत स्वास्थ्य देखभाल प्रदाता में रोगी के परामर्श के दौरान एक डॉक्टर (अधिमानतः एक संक्रामक रोग चिकित्सक, महामारी विशेषज्ञ या मनोवैज्ञानिक) द्वारा एचआईवी संक्रमण का निदान रोगी को सूचित किया जाता है। एचआईवी संक्रमण का पता लगाने के बारे में रोगी को लिखित रूप में सूचित किया जाता है, और उसे इस समस्या के बारे में जानकारी प्रदान की जाती है। 18 वर्ष से कम आयु के नाबालिगों में एचआईवी का पता चलने पर, उनके माता-पिता या कानूनी प्रतिनिधियों को सूचित किया जाता है।
वी.आई. एचआईवी संक्रमण वाले रोगियों के औषधालय अवलोकन का संगठन
6.1. एचआईवी संक्रमित रोगियों के औषधालय अवलोकन का उद्देश्य अवधि को बढ़ाना और उनके जीवन की गुणवत्ता को बनाए रखना है। मुख्य कार्य डिस्पेंसरी अवलोकन के पालन का गठन, एंटीरेट्रोवाइरल थेरेपी, कीमोप्रोफिलैक्सिस और माध्यमिक रोगों के उपचार की नियुक्ति के लिए उनके संकेतों की समय पर पहचान, मनोवैज्ञानिक सहायता और सहवर्ती रोगों के उपचार सहित समय पर चिकित्सा देखभाल के प्रावधान को सुनिश्चित करना है।
6.2. एचआईवी संक्रमित व्यक्ति प्रारंभिक और आवधिक परीक्षाओं के लिए निमंत्रण के अधीन हैं, लेकिन इससे परीक्षा और उपचार से इनकार करने के उनके अधिकार का उल्लंघन नहीं होना चाहिए, साथ ही लिखित रूप में व्यक्त अपनी पसंद के चिकित्सा संस्थान में देखे जाने के अधिकार का भी उल्लंघन नहीं होना चाहिए।
6.3. एचआईवी संक्रमण के स्थापित निदान वाले व्यक्तियों को एचआईवी संक्रमण के लिए औषधालय अवलोकन के लिए ले जाना चाहिए। रूसी संघ के घटक इकाई के स्वास्थ्य प्रबंधन निकाय के प्रशासनिक अधिनियम द्वारा अधिकृत स्वास्थ्य देखभाल सुविधा द्वारा औषधालय अवलोकन किया जाता है।
फ़ेडरल स्टेट यूनिवर्सिटी ऑफ़ एजुकेशन एंड साइंस में डिस्पेंसरी अवलोकन भी किया जा सकता है, जिसके आधार पर एड्स की रोकथाम और नियंत्रण के लिए संघीय और जिला केंद्र, और संघीय राज्य संस्थान में रिपब्लिकन क्लिनिकल संक्रामक रोग अस्पताल (सेंट) पीटर्सबर्ग)।
6.4. एचआईवी संक्रमण के प्रत्येक मामले के लिए (अनुभागीय सामग्री के एचआईवी संक्रमण के लिए एक सकारात्मक प्रयोगशाला परीक्षण का पता लगाने सहित), एड्स केंद्र के विशेषज्ञों द्वारा एक महामारी विज्ञान जांच की जाती है और यदि आवश्यक हो, तो राज्य महामारी विज्ञान को अंजाम देने वाले निकायों के विशेषज्ञों द्वारा। निगरानी। महामारी विज्ञान की जांच के परिणामों के आधार पर, रोग के कारणों, संक्रमण के स्रोतों, एचआईवी संक्रमण के संचरण के प्रमुख मार्गों और कारकों के बारे में निष्कर्ष निकाला जाता है जिससे रोग की शुरुआत हुई। इस निष्कर्ष को ध्यान में रखते हुए, एचआईवी संक्रमित और संपर्क व्यक्तियों के लिए प्रशिक्षण, विशिष्ट और गैर-विशिष्ट प्रोफिलैक्सिस के साधन निर्धारित करने सहित निवारक और महामारी विरोधी उपायों का एक जटिल विकसित और कार्यान्वित किया जा रहा है।
6.4.1. यदि नोसोकोमियल संक्रमण का संदेह है, तो राज्य महामारी विज्ञान निगरानी करने वाले निकायों के विशेषज्ञों द्वारा एक महामारी विज्ञान जांच की जाती है, जिसमें एड्स केंद्रों के विशेषज्ञ और / या संघीय राज्य शिक्षा और विज्ञान विश्वविद्यालय के विशेषज्ञ शामिल हैं। जो आवश्यक विशेषज्ञों की भागीदारी के साथ संघीय और जिला एड्स समारोह की रोकथाम और नियंत्रण के लिए केंद्र, संघीय राज्य संस्थान रिपब्लिकन नैदानिक संक्रामक रोग अस्पताल (सेंट पीटर्सबर्ग)।
नोसोकोमियल संक्रमण के प्रत्येक मामले के लिए, फोकस को स्थानीय बनाने और संक्रमण के आगे प्रसार को रोकने के लिए रोगनिरोधी और महामारी विरोधी उपायों का एक सेट किया जाता है, एक "महामारी विज्ञान जांच अधिनियम" तैयार किया जाता है।
6.4.2. यौन साझेदारों और नशीली दवाओं का उपयोग करने वाले भागीदारों की महामारी विज्ञान जांच "साझेदार अधिसूचना" पद्धति का उपयोग करके की जाती है (यदि एचआईवी संक्रमित व्यक्ति पाया जाता है, तो संपर्क व्यक्तियों की पहचान की जाती है, और एचआईवी की रोकथाम पर उनसे व्यक्तिगत रूप से परामर्श किया जाता है)। एचआईवी संक्रमित व्यक्ति को या तो स्वतंत्र रूप से भागीदारों को एचआईवी संक्रमण के जोखिम के बारे में सूचित करने और उन्हें एड्स केंद्र में परामर्श के लिए आमंत्रित करने का अवसर दिया जाता है, या परामर्शदाता को भागीदारों (आमतौर पर साथी का नाम और फोन नंबर) के बारे में संपर्क जानकारी प्रदान करने का अवसर दिया जाता है। परामर्श के लिए आमंत्रण। सलाहकार को सूचना की गुमनामी के सिद्धांत का सख्ती से पालन करना चाहिए और अधिसूचना में पहले और बाद के सभी प्रतिभागियों को पूर्ण गोपनीयता की गारंटी देनी चाहिए।
6.5. एलपीओ के बाल रोग विशेषज्ञ के साथ मिलकर एड्स केंद्र के बाल रोग विशेषज्ञ द्वारा बच्चों का औषधालय पर्यवेक्षण किया जाता है।
6.6. नियुक्ति के दौरान, चिकित्सक रोगी के मनोवैज्ञानिक अनुकूलन का संचालन करता है, परीक्षा और उपचार की पूर्णता निर्धारित करता है, मूल्यांकन करता है और चिकित्सा का पालन करता है।
6.7. एचआईवी संक्रमण वाले रोगी की प्रत्येक परीक्षा में उसके औषधालय अवलोकन के ढांचे के भीतर एचआईवी संक्रमण पर परामर्श किया जाता है।
6.7.1. एचआईवी संक्रमित बच्चों की निगरानी करते समय, देखभाल करने वालों और बच्चे के लिए कानूनी रूप से जिम्मेदार लोगों को परामर्श प्रदान किया जाता है। एचआईवी संक्रमण पर एक बच्चे की काउंसलिंग उम्र की विशेषताओं के अनुसार की जाती है।
6.8. डिस्पेंसरी पर्यवेक्षण के दौरान, एंटीरेट्रोवायरल थेरेपी निर्धारित करने से पहले परामर्श, नियमित परीक्षाएं की जाती हैं, और एंटीरेट्रोवायरल थेरेपी के दौरान, मौजूदा मानकों, सिफारिशों और प्रोटोकॉल के अनुसार। नियामक दस्तावेजों की आवश्यकताओं के अनुसार तपेदिक (कम से कम हर 6 महीने में एक बार) और अवसरवादी संक्रमणों के साथ-साथ तपेदिक और न्यूमोसिस्टिस निमोनिया के प्रोफिलैक्सिस के लिए एचआईवी संक्रमित लोगों की नियमित जांच सुनिश्चित करना आवश्यक है।
6.9. एचआईवी संक्रमण वाले रोगियों का उपचार स्वैच्छिक आधार पर किया जाता है और इसमें निम्नलिखित क्षेत्र शामिल होते हैं: रोगी का मनोसामाजिक अनुकूलन, एंटीरेट्रोवाइरल थेरेपी, माध्यमिक रोगों के कीमोप्रोफिलैक्सिस, माध्यमिक और सहवर्ती रोगों का उपचार।
6.9.1. एंटीरेट्रोवाइरल थेरेपी एचआईवी संक्रमण के लिए एक आजीवन एटियोट्रोपिक थेरेपी है। इसकी प्रभावशीलता और सुरक्षा पर इसका उद्देश्य और नियंत्रण रूसी संघ के घटक इकाई के एड्स की रोकथाम और नियंत्रण केंद्र द्वारा किया जाता है। यह कार्य एफजीयूएन द्वारा किया जा सकता है, जिसके आधार पर एड्स की रोकथाम और नियंत्रण के लिए संघीय और जिला केंद्र; एफजीयू रिपब्लिकन क्लिनिकल इंफेक्शियस डिजीज हॉस्पिटल (सेंट पीटर्सबर्ग), साथ ही एलपीओ एड्स सेंटर के कार्यप्रणाली मार्गदर्शन के तहत।
6.9.2। एपीटी की प्रभावशीलता और सुरक्षा का आकलन करने के लिए, वायरल लोड का नियमित अध्ययन, सीडी 4 लिम्फोसाइट गिनती, नैदानिक और जैव रासायनिक रक्त परीक्षण, वाद्य और नैदानिक अध्ययन औषधालय अवलोकन के भाग के रूप में किए जाते हैं। एपीटी की प्रभावशीलता के लिए मुख्य मानदंड वायरल लोड को ज्ञानी स्तर तक कम करना है।
6.9.3। प्रभावी (अज्ञात वायरल लोड की उपलब्धि के साथ) एंटीरेट्रोवाइरल थेरेपी भी एक निवारक उपाय है जो संक्रमण के स्रोत के रूप में रोगी के जोखिम को कम करता है।
6.10. यदि एक रोगी एचआईवी संक्रमित व्यक्ति की पहचान की जाती है, तो यह सुनिश्चित किया जाना चाहिए कि उन्हें एड्स केंद्र में एक संक्रामक रोग विशेषज्ञ द्वारा परामर्श दिया गया है, रोग के चरण को स्पष्ट करने के लिए आवश्यक प्रयोगशाला परीक्षण और एंटीरेट्रोवाइरल थेरेपी की नियुक्ति पर निर्णय लेना चाहिए।
6.11. औषधालय अवलोकन की दक्षता बढ़ाने और एंटीरेट्रोवायरल थेरेपी के पालन के गठन के लिए, एक डॉक्टर, एक नर्स, संकीर्ण चिकित्सा विशेषज्ञों, मनोवैज्ञानिकों, सामाजिक कार्यकर्ताओं, एचआईवी संक्रमितों में से प्रशिक्षित परामर्शदाताओं की भागीदारी के साथ एक बहुपेशेवर दृष्टिकोण का उपयोग किया जाना चाहिए। लोग। रोगी-केंद्रित दृष्टिकोण के ढांचे के भीतर परामर्श प्रौद्योगिकी के आधार पर औषधालय अवलोकन के लिए रोगियों के पालन का गठन किया जाता है।
vii. एचआईवी संक्रमण की राज्य स्वच्छता और महामारी विज्ञान निगरानी
7.1 एचआईवी संक्रमण की महामारी विज्ञान निगरानी इस संक्रामक रोग की घटना (संक्रमण) की गतिशीलता और संरचना की निरंतर गतिशील और बहुआयामी निगरानी की एक प्रणाली है जो मानव आबादी में रोगजनक एजेंट (जैविक कारक) की ख़ासियत के कारण होती है। संक्रामक प्रक्रिया, और लोगों की विभिन्न सामाजिक-जनसांख्यिकीय और व्यवहारिक विशेषताएं।
7.2. एचआईवी संक्रमण की राज्य सेनेटरी और महामारी विज्ञान निगरानी का उद्देश्य महामारी विज्ञान की स्थिति, महामारी प्रक्रिया के विकास में रुझान का आकलन करना है; एचआईवी संक्रमण के लिए रोकथाम, औषधालय अवलोकन, उपचार और समर्थन के साथ जनसंख्या के कवरेज पर नज़र रखना, प्रबंधकीय निर्णय लेने के लिए किए गए उपायों की प्रभावशीलता और एचआईवी की घटनाओं को कम करने के उद्देश्य से पर्याप्त स्वच्छता और महामारी विरोधी (निवारक) उपायों का विकास संक्रमण; एचआईवी संक्रमण, गंभीर रूपों और मौतों के साथ समूह रोगों के गठन की रोकथाम।
7.3. राज्य सेनेटरी और महामारी विज्ञान निगरानी करने वाले निकायों द्वारा एचआईवी संक्रमण की राज्य सेनेटरी और महामारी विज्ञान निगरानी की जाती है।
7.4. एचआईवी संक्रमित रोगियों की पहचान, पंजीकरण और पंजीकरण और एचआईवी परीक्षण स्थापित आवश्यकताओं के अनुसार किए जाते हैं।
7.4.1. एचआईवी संक्रमण का प्रत्येक मामला (इम्यूनोब्लॉट में अध्ययन का सकारात्मक परिणाम) स्वास्थ्य देखभाल सुविधा में पता लगाने के स्थान पर पंजीकरण और लेखांकन के अधीन है, विभागीय संबद्धता और स्वामित्व के रूप की परवाह किए बिना। औषधालय अवलोकन और उपचार के संगठन के लिए रोगी के निवास स्थान पर पंजीकरण किया जाता है।
7.4.2. संदर्भ प्रयोगशाला से एचआईवी के लिए रक्त परीक्षण के सकारात्मक परिणाम के बारे में जानकारी स्क्रीनिंग प्रयोगशाला और / या स्वास्थ्य देखभाल सुविधा को प्रेषित की जाती है, जिसने अनुसंधान के लिए सामग्री भेजी है, साथ ही राज्य स्वच्छता और महामारी विज्ञान निगरानी करने वाले क्षेत्रीय निकायों को भी। , रोकथाम और एड्स से लड़ने के लिए संघीय वैज्ञानिक और पद्धति केंद्र। यदि रूसी संघ के अनिवासी निवासियों में एचआईवी संक्रमण का पता चला है, तो रोगी के स्थायी पंजीकरण के स्थान पर सूचना को एड्स की रोकथाम और नियंत्रण के लिए क्षेत्रीय केंद्र में स्थानांतरित कर दिया जाता है।
7.4.3. रक्त, अंगों और ऊतकों के दाता से एक सकारात्मक एचआईवी परीक्षण परिणाम प्राप्त होने पर, संदर्भ प्रयोगशाला से जानकारी 24 घंटे के भीतर फोन द्वारा रक्त सेवा संस्थानों (रक्त आधान स्टेशन, रक्त आधान विभाग) और राज्य सेनेटरी का प्रयोग करने वाले क्षेत्रीय निकायों को प्रेषित की जाती है। और महामारी विज्ञान पर्यवेक्षण ...
7.4.4. उपचार और रोकथाम संगठनों में एचआईवी संक्रमण के प्रत्येक मामले पर एक असाधारण रिपोर्ट या इसके बारे में संदेह रूसी संघ के घटक इकाई में राज्य सेनेटरी और महामारी विज्ञान निगरानी करने वाले निकायों को प्रेषित किया जाता है, रूसी संघ में सैनिटरी और महामारी विज्ञान निगरानी करने वाले संघीय निकाय को। फेडरेशन एंड द फेडरल साइंटिफिक एंड मेथोडोलॉजिकल सेंटर फॉर प्रिवेंशन एंड फाइट फॉर एड्स।
महामारी विज्ञान की जांच पूरी होने पर, महामारी विज्ञान जांच अधिनियम रूसी संघ में स्वच्छता और महामारी विज्ञान निगरानी के लिए संघीय एजेंसी और एड्स की रोकथाम और नियंत्रण के लिए संघीय वैज्ञानिक और पद्धति केंद्र को भेजा जाता है।
7.4.5. एलपीओ, जिसने निदान को बदल दिया या स्पष्ट किया, एचआईवी संक्रमण वाले रोगी पर एक माध्यमिक रिपोर्ट एड्स की रोकथाम और नियंत्रण के लिए संघीय वैज्ञानिक और पद्धति केंद्र और स्थायी पंजीकरण के स्थान पर एड्स की रोकथाम और नियंत्रण के लिए क्षेत्रीय केंद्र को प्रस्तुत करता है। रोगी की, परिवर्तित (अद्यतित) निदान को इंगित करते हुए, निम्नलिखित के मामले में इसकी स्थापना की तिथि:
एचआईवी संक्रमण के कारणों की स्थापना,
एड्स के निदान की स्थापना,
एचआईवी संक्रमित या एड्स रोगी की मृत्यु की पुष्टि करना,
रोगी के निवास स्थान का परिवर्तन,
एचआईवी संक्रमण के निदान को हटाना,
एचआईवी संक्रमित मां से पैदा हुए बच्चे में एचआईवी संक्रमण की उपस्थिति या अनुपस्थिति के बारे में निष्कर्ष।
7.5. स्वास्थ्य देखभाल सुविधाएं जिनके पास एचआईवी अनुसंधान करने वाली प्रयोगशालाएं हैं, संगठनात्मक और कानूनी रूपों की परवाह किए बिना, स्वामित्व और विभागीय संबद्धता के रूप, जिसमें संघीय राज्य शिक्षा और विज्ञान विश्वविद्यालय शामिल हैं, जिसके आधार पर रोकथाम और नियंत्रण के लिए संघीय और जिला केंद्र हैं। एड्स समारोह, संघीय राज्य संस्थान "रिपब्लिकन क्लिनिकल इंफेक्शियस डिजीज हॉस्पिटल" घटक के एड्स की रोकथाम और नियंत्रण के लिए केंद्र को एचआईवी (संघीय राज्य सांख्यिकीय अवलोकन के मासिक फॉर्म एन 4) के एंटीबॉडी के लिए रक्त परीक्षण के परिणामों के बारे में जानकारी प्रदान करता है। रूसी संघ की इकाई, जिसके क्षेत्र में एचआईवी परीक्षण किया जाता है।
7.6. रूसी संघ के घटक संस्थाओं में स्वच्छता और महामारी विज्ञान पर्यवेक्षण का प्रयोग करने वाले निकाय, रूसी संघ के घटक संस्थाओं के स्वास्थ्य अधिकारी एचआईवी संक्रमण की रोकथाम और उपचार के उपायों की प्रभावशीलता की निगरानी और मूल्यांकन सुनिश्चित करते हैं। स्वीकृत संकेतकों के अनुसार रूसी संघ, और स्थापित आवश्यकताओं के अनुसार स्वच्छता और महामारी विज्ञान पर्यवेक्षण करते हुए, संघीय निकाय को निगरानी परिणाम भेजें।
7.7. रूसी संघ के कानून द्वारा प्रदान किए गए मामलों में नागरिक या उसके कानूनी प्रतिनिधि की सहमति के बिना एचआईवी संक्रमण के निदान के बारे में जानकारी प्रदान करने की अनुमति है:
एक नागरिक की जांच और इलाज के उद्देश्य से, जो अपनी स्थिति के कारण अपनी इच्छा व्यक्त करने में असमर्थ है;
संक्रामक रोगों, बड़े पैमाने पर विषाक्तता और चोटों के प्रसार के खतरे के साथ;
जांच या परीक्षण के संबंध में जांच और जांच निकायों, अभियोजक और अदालत के अनुरोध पर;
सैन्य कमिश्नरियों या सैन्य चिकित्सा सेवा के अनुरोध पर;
18 वर्ष से कम आयु के नाबालिग को उसके माता-पिता या कानूनी प्रतिनिधियों को सूचित करने के लिए सहायता प्रदान करने के मामले में;
यदि यह मानने के आधार हैं कि किसी नागरिक के स्वास्थ्य को नुकसान गैरकानूनी कार्यों के परिणामस्वरूप हुआ है।
एक नागरिक या उसके कानूनी प्रतिनिधि की लिखित सहमति के साथ, एक रोगी की जांच और उपचार के हित में, वैज्ञानिक अनुसंधान करने के लिए, वैज्ञानिक साहित्य में प्रकाशन का उपयोग करके, अधिकारियों सहित अन्य नागरिकों को एक चिकित्सा रहस्य बनाने वाली जानकारी को स्थानांतरित करने की अनुमति है। शैक्षिक प्रक्रिया और अन्य उद्देश्यों में यह जानकारी।
आठवीं। एचआईवी संक्रमण के लिए स्वच्छता और महामारी विरोधी (निवारक) उपाय
एचआईवी संक्रमण की रोकथाम वायरस के स्रोतों, तंत्रों, मार्गों और संचरण के कारकों के साथ-साथ अतिसंवेदनशील आबादी, आबादी के कमजोर समूहों के लोगों सहित, के संबंध में व्यापक तरीके से की जानी चाहिए।
8.1. एचआईवी संक्रमण की महामारी के केंद्र में गतिविधियाँ
8.1.1. एचआईवी संक्रमण के स्रोत के संबंध में की गई गतिविधियां
एचआईवी संक्रमण के पहचाने गए स्रोत के संबंध में, वायरस के संचरण की संभावना को कम करने के उपाय किए जाते हैं:
8.1.1.1. एचआईवी संक्रमण का समय पर पता लगाना और निदान करना।
8.1.1.2. एक चिकित्सक द्वारा निर्धारित एंटीरेट्रोवाइरल दवाओं के साथ विशिष्ट चिकित्सा (गर्भवती महिलाओं में निवारक कीमोथेरेपी सहित) एचआईवी संक्रमित व्यक्ति में वायरल लोड को कम करती है और एचआईवी संचरण के जोखिम को कम करती है।
8.1.1.3. एचआईवी संक्रमित व्यक्ति की एसटीआई जांच और उपचार के लिए रेफरल यौन संचरण के जोखिम को कम करता है।
8.1.1.4. नशीली दवाओं पर निर्भरता उपचार के लिए नशीली दवाओं के उपयोगकर्ताओं को इंजेक्शन लगाने से दवा के उपयोग के माध्यम से वायरस को प्रसारित करने की स्रोत की क्षमता कम हो जाती है।
8.1.1.5। रूसी संघ के कानून द्वारा निर्धारित तरीके से एचआईवी संक्रमित विदेशी नागरिकों के प्रवेश और निर्वासन पर प्रतिबंध से देश में संक्रमण के स्रोतों की संख्या कम हो जाती है।
8.1.2. तंत्र, मार्ग और संचरण के कारकों के संबंध में गतिविधियाँ
8.1.2.1. चिकित्सा संस्थानों में चिकित्सा उपकरणों और उपकरणों की कीटाणुशोधन और नसबंदी, साथ ही हेयरड्रेसिंग सैलून, ब्यूटी सैलून, भेदी और गोदने वाले सैलून में उपकरण और उपकरण, डिस्पोजेबल उपकरणों का उपयोग।
8.1.2.2. चिकित्सा हेरफेर प्रथाओं और सुरक्षा के बाधा तरीकों के उपयोग की सुरक्षा सुनिश्चित करना और निगरानी करना।
8.1.2.3. दाता सामग्री के प्रत्येक दान पर एचआईवी के प्रति एंटीबॉडी की उपस्थिति के लिए रक्त दाताओं और किसी अन्य दाता सामग्री की जांच, रक्त उत्पादों की संगरोध और संक्रमित दाता सामग्री की अस्वीकृति। रक्त, प्लाज्मा, अंगों और ऊतकों को दान करने से संदर्भ अध्ययन के दौरान एलिसा में एचआईवी संक्रमित और सकारात्मक का आजीवन निलंबन।
8.1.2.4। एचआईवी संक्रमण की महामारी विज्ञान जांच करना।
8.1.2.5. सुरक्षित या कम खतरनाक व्यवहार पर - संवेदनशील आबादी और संक्रमण के स्रोत दोनों - आबादी को परामर्श / शिक्षित करना।
8.1.2.6. आबादी के कमजोर समूहों (आईडीयू, सीएसडब्ल्यू, एमएसएम, आदि) के साथ निवारक कार्य।
8.1.2.7. मां के शरीर के तरल पदार्थ के साथ बच्चे के संपर्क की रोकथाम को एआरवी दवाओं के नुस्खे के साथ जोड़ा जाना चाहिए और इसे प्राप्त किया जाता है:
प्रसव के दौरान, एचआईवी संक्रमित महिलाओं में नियोजित सिजेरियन सेक्शन के साथ;
बच्चे के जन्म के बाद, एचआईवी संक्रमित मां के बच्चे के स्तनपान के स्थान पर कृत्रिम स्तनपान कराना।
8.1.2.8. एचआईवी संक्रमित महिला के अनुरोध पर, उसे अवांछित गर्भधारण को रोकने के लिए सहायता प्रदान की जा सकती है।
8.1.3. संवेदनशील आबादी के लिए उपाय
8.1.3.1. एचआईवी संक्रमण के लिए संपर्क व्यक्ति वे व्यक्ति हैं जिन्हें रोगज़नक़ के संचरण के ज्ञात तंत्र, मार्गों और कारकों के आधार पर संक्रमित होने का अवसर मिला था। एचआईवी संक्रमित व्यक्ति से संपर्क करने वाले लोगों के पूर्ण संभव सर्कल की स्थापना से एचआईवी संक्रमण के लिए पूर्व-परीक्षण परामर्श और परीक्षण के दौरान एचआईवी संक्रमण से बचाव के तरीकों और तरीकों के बारे में सूचित करना संभव हो जाता है।
8.1.3.2. संपर्क व्यक्तियों और आबादी के बीच एचआईवी संक्रमण की रोकथाम के लिए एचआईवी संक्रमण को अनुबंधित करने के संदर्भ में सुरक्षित व्यवहार सिखाना मुख्य उपाय है।
8.1.3.3. निवारक केमोप्रोफिलैक्सिस। रोग की आपातकालीन रोकथाम के लिए, एचआईवी से संक्रमित होने के जोखिम वाले व्यक्तियों को एंटीरेट्रोवायरल दवाएं निर्धारित की जाती हैं, जिनमें शामिल हैं: एचआईवी संक्रमित माताओं के नवजात शिशु, स्वास्थ्य कार्यकर्ता और एचआईवी संक्रमित व्यक्तियों को सहायता के प्रावधान से प्रभावित अन्य व्यक्ति, जिनके संबंध में नागरिक हैं यह मानने का कारण है कि संपर्क जो एचआईवी संक्रमण का खतरा पैदा करता है।
8.2. नोसोकोमियल एचआईवी संक्रमण की रोकथाम
8.2.1. नोसोकोमियल एचआईवी संक्रमण की रोकथाम का आधार स्थापित आवश्यकताओं के अनुसार चिकित्सा संस्थानों में महामारी-विरोधी शासन का अनुपालन है (SANPIN 2.1.3.2630-10 "चिकित्सा गतिविधियों को अंजाम देने वाले संगठनों के लिए स्वच्छता और महामारी विज्ञान आवश्यकताएँ", मंत्रालय के साथ पंजीकृत 9 अगस्त, 2010 नंबर N18094 पर रूस के न्याय का)। निवारक उपाय इस आधार पर किए जाते हैं कि प्रत्येक रोगी को रक्त जनित संक्रमण (हेपेटाइटिस बी, सी, एचआईवी और अन्य) के संभावित स्रोत के रूप में माना जाता है।
8.2.2. स्वास्थ्य देखभाल सुविधाओं में महामारी विरोधी शासन की स्थिति का नियंत्रण और मूल्यांकन राज्य स्वच्छता और महामारी विज्ञान पर्यवेक्षण का प्रयोग करने वाले निकायों द्वारा किया जाता है।
8.2.2.1। एचआईवी संक्रमण के नोसोकोमियल संचरण को रोकने के लिए, यह सुनिश्चित करना आवश्यक है:
8.2.2.1.1. कीटाणुशोधन, पूर्व-नसबंदी सफाई, चिकित्सा उपकरणों की नसबंदी के साथ-साथ स्वास्थ्य देखभाल सुविधाओं में उत्पन्न चिकित्सा अपशिष्ट के संग्रह, कीटाणुशोधन, अस्थायी भंडारण और परिवहन के लिए स्थापित आवश्यकताओं का अनुपालन।
8.2.2.1.2। नियामक और कार्यप्रणाली दस्तावेजों के अनुसार आवश्यक चिकित्सा और स्वच्छता उपकरण, आधुनिक एट्रूमैटिक चिकित्सा उपकरण, कीटाणुशोधन, नसबंदी और व्यक्तिगत सुरक्षा उपकरण (विशेष कपड़े, दस्ताने, आदि) से लैस करना। रोगियों के साथ जोड़तोड़ के दौरान उपयोग किए जाने के बाद डिस्पोजेबल उत्पाद परिशोधन / निष्प्रभावीकरण के अधीन हैं, उनका पुन: उपयोग निषिद्ध है।
8.2.2.1.3. यदि नोसोकोमियल एचआईवी संक्रमण के मामले का संदेह है, तो स्वास्थ्य देखभाल सुविधा में निवारक और महामारी विरोधी उपायों का एक जटिल किया जाता है:
8.2.2.1.4. स्रोत, संचरण कारकों की पहचान करने के लिए एक अनिर्धारित स्वच्छता और महामारी विज्ञान जांच की जाती है, कर्मचारियों के बीच और समान परिस्थितियों में रहने वाले रोगियों के बीच, संभावित संक्रमण के जोखिम को ध्यान में रखते हुए, संपर्क व्यक्तियों का एक चक्र स्थापित करने और लागू करने के लिए किया जाता है। एलपीओ की स्थिति में संक्रमण को रोकने के लिए निवारक और महामारी विरोधी उपायों का सेट।
8.3. व्यावसायिक एचआईवी संक्रमण की रोकथाम
व्यावसायिक एचआईवी संक्रमण को रोकने के लिए, निम्नलिखित किया जाता है:
8.3.1. विभिन्न प्रकार के कार्य करते समय आपातकालीन स्थितियों की रोकथाम के उपायों का एक सेट।
8.3.2 पेशेवर कर्तव्यों के प्रदर्शन के दौरान चिकित्सा उपचार सुविधाओं, अन्य संगठनों के कर्मियों द्वारा चोटों, सूक्ष्म आघात के मामलों को ध्यान में रखते हुए, त्वचा और श्लेष्म झिल्ली पर रक्त और जैविक तरल पदार्थ के प्रवेश के साथ आपातकालीन स्थितियों को ध्यान में रखते हुए।
8.3.3. कार्यस्थल पर आपात स्थिति की स्थिति में, एक चिकित्सा कर्मचारी एचआईवी संक्रमण को रोकने के लिए तत्काल उपाय करने के लिए बाध्य है।
8.3.3.1. आपात स्थिति के मामले में एक चिकित्सा कर्मचारी की कार्रवाई:
कट और इंजेक्शन के मामले में, तुरंत दस्ताने हटा दें, बहते पानी के नीचे साबुन से हाथ धोएं, 70% अल्कोहल से हाथ उपचारित करें, आयोडीन के 5% अल्कोहल घोल से घाव को चिकनाई दें;
यदि त्वचा पर रक्त या अन्य जैविक तरल पदार्थ मिल जाते हैं, तो इस स्थान को 70% अल्कोहल से उपचारित किया जाता है, साबुन और पानी से धोया जाता है और 70% अल्कोहल के साथ पुन: उपचारित किया जाता है;
यदि रोगी का रक्त और अन्य जैविक तरल पदार्थ आंख, नाक और मुंह के श्लेष्म झिल्ली पर मिल जाते हैं: मौखिक गुहा को खूब पानी से धोएं और 70% इथेनॉल के घोल से कुल्ला करें, नाक के म्यूकोसा और आंखों को भरपूर पानी से धोएं (ऐसा न करें) रगड़ना);
यदि रोगी का रक्त और अन्य जैविक तरल पदार्थ गाउन, कपड़े पर मिल जाते हैं: काम के कपड़े उतारें और एक निस्संक्रामक समाधान में या ऑटोक्लेविंग के लिए एक बिक्स (टैंक) में विसर्जित करें;
एचआईवी संक्रमण के पोस्ट-एक्सपोज़र प्रोफिलैक्सिस के लिए जितनी जल्दी हो सके एंटीरेट्रोवाइरल दवाएं लेना शुरू करें।
8.3.3.2. संपर्क के बाद जितनी जल्दी हो सके, एचआईवी और वायरल हेपेटाइटिस बी और सी के लिए एक व्यक्ति जो संक्रमण का संभावित स्रोत हो सकता है और एक व्यक्ति जो उसके संपर्क में रहा है, के लिए परीक्षण करना आवश्यक है। एचआईवी संक्रमण के संभावित स्रोत और संपर्क में व्यक्ति के एचआईवी के लिए परीक्षण एचआईवी के लिए एंटीबॉडी के लिए तेजी से परीक्षण की विधि द्वारा किया जाता है, एचआईवी के लिए मानक परीक्षण के लिए रक्त के एक ही हिस्से से एक नमूने की अनिवार्य दिशा के साथ एक आपात स्थिति के बाद एचआईवी के लिए एंटीबॉडी के लिए परीक्षण किया जाता है। एलिसा में। एक व्यक्ति के रक्त प्लाज्मा (या सीरम) के नमूने जो संक्रमण का एक संभावित स्रोत है और एक संपर्क व्यक्ति को 12 महीने के लिए रूसी संघ के घटक इकाई के एड्स केंद्र में भंडारण के लिए स्थानांतरित किया जाता है।
पीड़ित और व्यक्ति जो संक्रमण के संभावित स्रोत हो सकते हैं, से वायरल हेपेटाइटिस, एसटीआई, जननांग प्रणाली की सूजन संबंधी बीमारियों, अन्य बीमारियों और कम जोखिम वाले व्यवहार के बारे में परामर्श प्रदान किया जाना चाहिए। यदि स्रोत एचआईवी संक्रमित है, तो यह देखने के लिए जांचें कि क्या उन्हें एंटीरेट्रोवाइरल थेरेपी मिली है। यदि पीड़ित महिला है, तो यह पता लगाने के लिए गर्भावस्था परीक्षण किया जाना चाहिए कि क्या वह स्तनपान कर रही है। स्पष्ट डेटा के अभाव में, पोस्ट-एक्सपोज़र प्रोफिलैक्सिस तुरंत शुरू होता है; जब अतिरिक्त जानकारी दिखाई देती है, तो योजना को समायोजित किया जाता है।
8.3.3.3. एंटीरेट्रोवाइरल दवाओं के साथ एचआईवी संक्रमण का एक्सपोजर प्रोफिलैक्सिस:
8.3.3.3.1. एंटीरेट्रोवाइरल दवाएं दुर्घटना के बाद पहले दो घंटों के भीतर शुरू की जानी चाहिए, लेकिन 72 घंटों के बाद नहीं।
8.3.3.3.2. एचआईवी संक्रमण के पोस्ट-एक्सपोज़र प्रोफिलैक्सिस के लिए मानक आहार लोपिनवीर / रटनवीर + ज़िडोवुडिन / लैमिवुडिन है। इन दवाओं की अनुपस्थिति में, कीमोप्रोफिलैक्सिस शुरू करने के लिए किसी भी अन्य एंटीरेट्रोवाइरल दवाओं का उपयोग किया जा सकता है; यदि तुरंत एक पूर्ण HAART आहार निर्धारित करना संभव नहीं है, तो एक या दो उपलब्ध दवाएं ली जाती हैं। Nevirapine और abacavir का उपयोग केवल अन्य दवाओं के अभाव में ही किया जा सकता है। यदि नेविरापीन उपलब्ध एकमात्र दवा है, तो दवा की केवल एक खुराक निर्धारित की जानी चाहिए - 0.2 ग्राम (बार-बार प्रशासन अस्वीकार्य है), फिर, जब अन्य दवाएं प्राप्त होती हैं, तो पूर्ण रूप से कीमोप्रोफिलैक्सिस निर्धारित किया जाता है। यदि कीमोप्रोफिलैक्सिस को अबाकवीर से शुरू किया जाता है, तो जल्द से जल्द एक अतिसंवेदनशीलता परीक्षण किया जाना चाहिए या अबाकवीर को किसी अन्य एनआरटीआई के साथ बदल दिया जाना चाहिए।
8.3.3.3.3. आपातकालीन पंजीकरण स्थापित आवश्यकताओं के अनुसार किया जाता है:
स्वास्थ्य देखभाल सुविधाओं के कर्मचारियों को तुरंत प्रत्येक आपात स्थिति की सूचना इकाई के प्रमुख, उनके डिप्टी या उच्च प्रमुख को देनी चाहिए;
स्वास्थ्य कार्यकर्ताओं द्वारा लगी चोटों को प्रत्येक स्वास्थ्य देखभाल सुविधा में दर्ज किया जाना चाहिए और एक व्यावसायिक दुर्घटना अधिनियम की रूपरेखा के साथ एक औद्योगिक दुर्घटना के रूप में दर्ज किया जाना चाहिए;
व्यावसायिक दुर्घटनाओं का रजिस्टर पूरा किया जाना चाहिए;
चोट के कारण की एक महामारी विज्ञान जांच करना और चोट के कारण और स्वास्थ्य कार्यकर्ता के आधिकारिक कर्तव्यों के प्रदर्शन के बीच एक लिंक स्थापित करना आवश्यक है;
8.3.3.3.4। सभी स्वास्थ्य देखभाल प्रदाताओं को प्रदान किया जाना चाहिए या, यदि आवश्यक हो, तो तेजी से एचआईवी परीक्षण और एंटीरेट्रोवायरल दवाओं तक पहुंच होनी चाहिए। एंटीरेट्रोवाइरल दवाओं का स्टॉक रूसी संघ के घटक संस्थाओं के स्वास्थ्य अधिकारियों की पसंद पर किसी भी स्वास्थ्य सुविधा में रखा जाना चाहिए, लेकिन इस तरह से कि आपातकाल के बाद 2 घंटे के भीतर परीक्षा और उपचार का आयोजन किया जा सके। अधिकृत स्वास्थ्य देखभाल सुविधा को एंटीरेट्रोवायरल दवाओं के भंडारण के लिए जिम्मेदार एक विशेषज्ञ की पहचान करनी चाहिए, रात में और सप्ताहांत सहित, पहुंच के साथ उनके भंडारण के लिए एक जगह।
8.4. दाता रक्त और उसके घटकों के आधान, अंग और ऊतक प्रत्यारोपण और कृत्रिम गर्भाधान के माध्यम से एचआईवी संक्रमण की रोकथाम
8.4.1. आधान के बाद एचआईवी संक्रमण की रोकथाम, अंग और ऊतक प्रत्यारोपण के दौरान एचआईवी संक्रमण और कृत्रिम गर्भाधान में दान किए गए रक्त और उसके घटकों, अंगों और ऊतकों के संग्रह, तैयारी, भंडारण के साथ-साथ दाता सामग्री का उपयोग करते समय सुरक्षा सुनिश्चित करने के उपाय शामिल हैं।
8.4.2. दाता रक्त और उसके घटकों, अंगों और ऊतकों की खरीद।
8.4.2.1. रक्त, रक्त घटकों, अंगों और ऊतकों (शुक्राणु सहित) के दाताओं को दस्तावेजों का अध्ययन करने के बाद दाता सामग्री लेने की अनुमति है और एक चिकित्सा परीक्षा के परिणाम दान की संभावना और चिकित्सा उपयोग के लिए इसकी सुरक्षा की पुष्टि करते हैं।
8.4.2.2. रक्त प्लाज्मा दान को बढ़ावा देने के लिए गतिविधियों को अंजाम देते समय, दान के 6 महीने बाद दाता की फिर से जांच करने की आवश्यकता को स्पष्ट करना आवश्यक है।
8.4.2.3. दान किए गए रक्त, उसके घटकों, दाता अंगों और ऊतकों की सुरक्षा की पुष्टि दाता के रक्त के नमूनों के प्रयोगशाला परीक्षणों के नकारात्मक परिणामों से होती है, जो प्रत्येक दाता सामग्री संग्रह के दौरान एचआईवी सहित रक्त-जनित संक्रमणों के रोगजनकों की उपस्थिति के लिए प्रतिरक्षाविज्ञानी और आणविक जैविक का उपयोग करते हैं। तरीके।
8.4.2.4. संचरित संक्रमण के मार्करों के निर्धारण के लिए दाता रक्त के नमूनों का संग्रह रक्त और रक्त घटकों के सीधे रक्त प्रणाली से (सिस्टम की अखंडता का उल्लंघन किए बिना) या नमूनों के लिए एक विशेष उपग्रह कंटेनर के दान के दौरान किया जाता है, जो कि का हिस्सा है इस प्रणाली, लागू अनुसंधान विधियों के अनुरूप, वैक्यूम युक्त (वैक्यूम बनाने) डिस्पोजेबल ट्यूबों में। अंगों और ऊतकों (शुक्राणु सहित) को इकट्ठा करते समय, दाता सामग्री (प्रत्येक दाता सामग्री वितरण पर) एकत्र करने की प्रक्रिया के समानांतर रक्त-जनित संक्रमणों के मार्करों को निर्धारित करने के लिए दाता रक्त के नमूने लिए जाते हैं।
8.4.2.5. दाता से रक्त के नमूने की जांच करते समय, एचआईवी -1, 2 और एचआईवी पी 24 एंटीजन के लिए एंटीबॉडी की उपस्थिति का एक साथ निर्धारण किया जाता है। पहला प्रतिरक्षाविज्ञानी अध्ययन (एलिसा) एक ही सेटिंग में किया जाता है। यदि एक सकारात्मक परीक्षा परिणाम प्राप्त होता है, तो संबंधित अध्ययन (एलिसा) को पहले रन में उपयोग किए गए अभिकर्मकों का उपयोग करके दो बार दोहराया जाता है। यदि एचआईवी मार्करों के लिए बार-बार परीक्षण के दौरान कम से कम एक सकारात्मक परिणाम प्राप्त होता है, तो दाता सामग्री का निपटान किया जाता है, नमूना एक संदर्भ अध्ययन के लिए भेजा जाता है।
8.4.2.6. कम संवेदनशीलता और विशिष्टता के साथ परीक्षण प्रणालियों का उपयोग करके सेरोपोसिटिव रक्त के नमूनों का पुन: विश्लेषण करने के लिए मना किया गया है, साथ ही परीक्षण प्रणाली या कम पीढ़ी के तरीकों की तुलना में प्राथमिक विश्लेषण में उपयोग किया गया था।
8.4.2.7. आणविक जैविक अध्ययन (पीसीआर, एनएटी) नियामक दस्तावेजों की आवश्यकताओं के अनुसार रक्त-जनित संक्रमणों के मार्करों के लिए अनिवार्य प्रतिरक्षाविज्ञानी अध्ययन (एलिसा) के अलावा किए जाते हैं और माध्यमिक महत्व के होते हैं।
8.4.2.8. पहला आणविक जैविक अध्ययन एक ही सेटिंग में किया जाता है। यदि एक सकारात्मक परीक्षा परिणाम प्राप्त होता है, तो पहली सेटिंग में उपयोग किए गए अभिकर्मकों का उपयोग करके संबंधित अध्ययन को दो बार दोहराया जाता है। यदि बार-बार परीक्षण के दौरान कम से कम एक सकारात्मक परिणाम प्राप्त होता है, तो दाता के रक्त के नमूने को सकारात्मक माना जाता है, दाता सामग्री का निपटान किया जाता है।
8.4.2.9. दान किए गए रक्त और उसके घटकों की खरीद करने वाले स्वास्थ्य देखभाल संस्थानों को अच्छी विनिर्माण प्रथाओं की एक प्रणाली विकसित करने के लिए बाध्य किया जाता है जो एचआईवी -1, 2 और वायरल हेपेटाइटिस के मार्करों का पता लगाने के लिए आधुनिक तरीकों के उपयोग सहित रक्त घटकों की गुणवत्ता, प्रभावकारिता और सुरक्षा की गारंटी देता है। और बाहरी गुणवत्ता नियंत्रण प्रणाली में भागीदारी।
8.4.2.10. दान किए गए रक्त और उसके घटकों को संक्रमण का पता न लगाने की संभावना को बाहर करने के लिए एचआईवी -1, 2 और अन्य रक्त-जनित संक्रमणों के मार्करों की उपस्थिति के लिए दाता की बार-बार (कम से कम 6 महीने) परीक्षा के बाद ही आधान के लिए चिकित्सा संस्थानों में स्थानांतरित किया जाता है। सेरोनिगेटिव विंडो (संगरोध) के दौरान... ताजा जमे हुए प्लाज्मा को शून्य से 25 डिग्री सेल्सियस से नीचे के तापमान पर ठंड के क्षण से कम से कम 180 दिनों की अवधि के लिए संगरोधित किया जाता है। ताजा जमे हुए प्लाज्मा की संगरोध अवधि समाप्त होने के बाद, दाता के स्वास्थ्य की स्थिति की बार-बार जांच और प्रयोगशाला जांच की जाती है। रक्त जनित संक्रमणों के रोगजनकों की उपस्थिति को बाहर करने के लिए दाता का रक्त किया जाता है।
8.4.2.11. अल्प शैल्फ जीवन (1 महीने तक) वाले रक्त घटकों को संवर्ग (दोहराव) दाताओं से लिया जाना चाहिए और शेल्फ जीवन के भीतर उपयोग किया जाना चाहिए। पीसीआर और एनएटी तकनीक के अन्य तरीकों से भी उनकी सुरक्षा की पुष्टि की जानी चाहिए। इस मामले में, उसी और अगले दान से रक्त प्लाज्मा (सीरम) अनुसंधान की वस्तु के रूप में प्रयोग किया जाता है।
8.4.2.12. एक अतिरिक्त उपाय के रूप में जो रक्त और उसके घटकों की वायरल सुरक्षा को बढ़ाता है, उन्हें बदले बिना, रोगजनक जैविक एजेंटों को निष्क्रिय करने के तरीकों का उपयोग करने की अनुमति है।
8.4.2.13. दान किए गए रक्त और उसके घटक जो सुरक्षा आवश्यकताओं को पूरा नहीं करते हैं या अप्रयुक्त हैं, उन्हें अलग किया जाता है और निपटान के अधीन किया जाता है, जिसमें निस्संक्रामक समाधान के साथ कीटाणुशोधन या स्थापित प्रक्रिया के अनुसार इन उद्देश्यों के लिए अधिकृत उपकरणों का उपयोग करके भौतिक कीटाणुशोधन विधियों का उपयोग, साथ ही निपटान भी शामिल है। परिणामी कचरे का।
8.4.2.14. रक्त के दाताओं और उसके घटकों, प्रक्रियाओं और संचालन के डेटा की खरीद, प्रसंस्करण, दान किए गए रक्त और उसके घटकों के भंडारण के साथ-साथ दान किए गए रक्त और उसके घटकों के अध्ययन के परिणाम कागज पर दर्ज किए जाते हैं और (या ) इलेक्ट्रॉनिक मीडिया। पंजीकरण डेटा 30 वर्षों के लिए रखा जाता है और नियामक समीक्षा के लिए उपलब्ध होना चाहिए।
8.4.3. जब रक्त और उसके घटकों के एक दान संगठन को रक्त-जनित संक्रमण के साथ प्राप्तकर्ता के संभावित संक्रमण के बारे में जानकारी प्राप्त होती है, तो यह आवश्यक है कि दाता (ओं) की पहचान की जाए जिससे संक्रमण हो सकता है, और दान के उपयोग को रोकने के लिए उपाय करना आवश्यक है। इस दाता (दाताओं) से प्राप्त रक्त या उसके घटक।
8.4.3.1. यदि रक्त जनित संक्रमण के साथ प्राप्तकर्ता के संभावित संक्रमण के बारे में जानकारी प्राप्त होती है, तो पिछले दान के मामलों का विश्लेषण अंतिम दान से कम से कम 12 महीनों की अवधि के लिए किया जाता है, दस्तावेज़ीकरण का पुन: विश्लेषण किया जाता है, और रक्त प्रदर्शन करने वाले संगठन (प्लाज्मा) प्रसंस्करण, निर्मित रक्त उत्पादों को वापस बुलाने की आवश्यकता का मूल्यांकन करता है, रोग के प्रकार, दान और रक्त परीक्षण के बीच के समय अंतराल और उत्पाद विशेषताओं को ध्यान में रखते हुए।
8.4.4. रक्त उत्पादों के उत्पादन में, सामान्य सिद्धांतों के अनुसार दान किए गए रक्त की सुरक्षा की पुष्टि एचआईवी सहित रक्त जनित संक्रमणों के रोगजनकों की उपस्थिति के लिए दाता सामग्री के प्रत्येक संग्रह के दौरान लिए गए दाता रक्त के नमूनों के प्रयोगशाला परीक्षण के नकारात्मक परिणामों से होती है। प्रतिरक्षाविज्ञानी और आणविक जैविक विधियों का उपयोग करना।
8.4.4.1. इसके अतिरिक्त, रक्त उत्पादों को प्राप्त करने के लिए प्लाज्मा को संसाधित करते समय, रक्त-जनित संक्रमणों के रोगजनकों की उपस्थिति के लिए तकनीकी भार में संयुक्त प्लाज्मा की जांच करना आवश्यक है।
8.4.4.2. उत्पादन के सभी चरणों में, बॉयलर लोड, उत्पादन अपशिष्ट (निपटान या अन्य उद्योगों में स्थानांतरित) और तैयार दवा में शामिल रक्त प्लाज्मा के दान का पता लगाने के लिए उपाय प्रदान किए जाने चाहिए।
8.4.4.3. विभाजन के लिए आने वाले निरीक्षण के दौरान खारिज किए गए सभी प्लाज्मा का निपटान किया जाना चाहिए।
8.4.5. दाता रक्त और उसके घटकों का आधान, अंग और ऊतक प्रत्यारोपण और कृत्रिम गर्भाधान।
8.4.5.1। यह दाता रक्त और उसके घटकों, प्रत्यारोपण अंगों और ऊतकों और दाताओं से कृत्रिम गर्भाधान के लिए निषिद्ध है, जिनकी एचआईवी सहित रक्त-जनित संक्रमणों के रोगजनकों की उपस्थिति के लिए प्रतिरक्षाविज्ञानी और आणविक जैविक तरीकों का उपयोग नहीं किया गया है।
8.4.5.2. रक्त उत्पादों के रक्त आधान को निर्धारित करने वाले चिकित्सक को रोगी या उसके रिश्तेदारों को रक्त आधान के माध्यम से एचआईवी सहित वायरल संक्रमण के संचरण के संभावित जोखिम के बारे में बताना चाहिए।
8.4.5.3। रक्त आधान मीडिया और रक्त उत्पादों की शुरूआत के लिए सभी जोड़तोड़ उपयोग और अन्य नियामक दस्तावेजों के निर्देशों के अनुसार किए जाने चाहिए।
8.4.5.4. एक पैकेज से एक से अधिक रोगियों को रक्त आधान मीडिया और मानव रक्त से तैयारियों को प्रशासित करना प्रतिबंधित है।
8.4.6. दाता के रक्त, उसके घटकों के आधान के मामले में, एचआईवी संक्रमित दाता से दाता अंगों और ऊतकों का प्रत्यारोपण, तुरंत (लेकिन आधान / प्रत्यारोपण के बाद 72 घंटे से अधिक नहीं), एंटीरेट्रोवाइरल दवाओं के साथ एचआईवी संक्रमण के बाद के जोखिम केमोप्रोफिलैक्सिस होना चाहिए किया गया।
8.5. एचआईवी संक्रमण के ऊर्ध्वाधर संचरण की रोकथाम
8.5.1. एक गर्भवती महिला में एचआईवी संक्रमण का पता लगाना मां से बच्चे में एचआईवी के संचरण को रोकने के लिए एक संकेत है।
8.5.2. गर्भावस्था के दौरान एचआईवी संक्रमित मां से बच्चे का संक्रमण संभव है, खासकर बाद के चरणों में (30 सप्ताह के बाद), बच्चे के जन्म के दौरान और स्तनपान के दौरान।
8.5.3. निवारक उपायों के बिना मां से बच्चे में एचआईवी संचरण की संभावना 20-40% है।
8.5.4. निवारक चिकित्सा हस्तक्षेपों के उपयोग से एचआईवी संक्रमण के अंतिम चरणों में भी, मां से बच्चे के संक्रमण के जोखिम को 1-2% तक कम किया जा सकता है।
8.5.5. मां से बच्चे में एचआईवी संक्रमण के संचरण को रोकने के उद्देश्य से निवारक उपायों की अधिकतम प्रभावशीलता मां के रक्त में वायरल लोड को एक ज्ञानी स्तर (गर्भावस्था और प्रसव के दौरान) तक कम करके और बच्चे को मां के शरीर के तरल पदार्थ से संपर्क करने से रोककर प्राप्त की जाती है ( बच्चे के जन्म के दौरान और बाद में - रक्त, योनि स्राव, स्तन का दूध)।
8.5.6. गर्भवती महिला के रक्त में वायरस की मात्रा को कम करने के लिए परामर्श और एंटीरेट्रोवाइरल दवाएं निर्धारित की जानी चाहिए।
8.5.7. माँ और बच्चे के रक्त और अन्य ऊतकों के संपर्क को रोकने के लिए, यह आवश्यक है:
8.5.7.1. प्रसव का संचालन तब करें जब मां के पास एचआईवी आरएनए / प्लाज्मा की 1,000 से अधिक प्रतियों का वायरल लोड हो, या, यदि यह अज्ञात है, तो नियोजित सीजेरियन सेक्शन द्वारा: गर्भावस्था के 38 वें सप्ताह तक पहुंचने पर, प्रसव की शुरुआत और टूटने से पहले भ्रूण अवरण द्रव। प्राकृतिक प्रसव के लिए निर्जल अवधि को 4-6 घंटे तक कम करें।
8.5.7.2. एक एचआईवी संक्रमित महिला को स्तनपान रोकने और अपने नवजात शिशु को दूध पिलाने के लिए प्रेरित करें।
8.5.8. एचआईवी संक्रमण (केमोप्रोफिलैक्सिस) के मां-से-बच्चे के संचरण की दवा रोकथाम में मां और बच्चे को एंटीरेट्रोवायरल दवाएं निर्धारित करना शामिल है। एंटीरेट्रोवाइरल दवाएं (एआरवी) गर्भावस्था के 26वें से 28वें सप्ताह तक (यदि महिला को निरंतर एंटीरेट्रोवाइरल थेरेपी के लिए संकेत नहीं है), बच्चे के जन्म के दौरान और जन्म के बाद बच्चे को दी जाती हैं।
8.5.8. 1. महिलाओं और बच्चों में एआरवीपी की नियुक्ति के लिए संकेत:
एक गर्भवती महिला में एचआईवी संक्रमण की उपस्थिति;
एक गर्भवती महिला में एचआईवी एंटीबॉडी के लिए एक सकारात्मक परीक्षण परिणाम, जिसमें तेजी से परीक्षण शामिल हैं;
एक गर्भवती महिला में महामारी विज्ञान के संकेत (एक नकारात्मक एचआईवी परीक्षण परिणाम और पिछले 12 सप्ताह में एचआईवी संक्रमण के जोखिम की उपस्थिति के साथ)।
8.5.8.2. गर्भावस्था और प्रसव के दौरान मां से बच्चे में एचआईवी के संचरण को रोकने के लिए, तीन एंटीरेट्रोवाइरल दवाओं का एक आहार निर्धारित किया जाता है: 2 न्यूक्लियोसाइड रिवर्स ट्रांसक्रिपटेस इनहिबिटर + 1 नॉन-न्यूक्लियोसाइड रिवर्स ट्रांसक्रिपटेस इनहिबिटर या 1 बूस्टेड प्रोटीज इनहिबिटर। एंटीरेट्रोवाइरल दवाओं के साथ कीमोप्रोफिलैक्सिस की प्रक्रिया में, मानक योजना के अनुसार चिकित्सा की प्रभावशीलता और सुरक्षा की व्यापक निगरानी की जाती है।
8.5.8.3. केमोप्रोफिलैक्सिस एचआईवी संक्रमित माताओं के सभी बच्चों को जीवन के पहले घंटों से निर्धारित किया जाता है, लेकिन जन्म के 72 घंटे बाद या अंतिम स्तनपान के क्षण से (इसके बाद के रद्दीकरण के अधीन)। एक बच्चे में एक एंटीरेट्रोवाइरल प्रोफिलैक्सिस रेजिमेन का चुनाव गर्भावस्था के दौरान माँ में कीमोप्रोफिलैक्सिस की पूर्णता और गुणवत्ता से निर्धारित होता है; आहार में 1 या 3 दवाएं शामिल हैं।
8.6. उपभोक्ता सेवा संगठनों में एचआईवी संक्रमण की रोकथाम
8.6.1. घरेलू सेवा संगठनों (हेयरड्रेसिंग सैलून, मैनीक्योर, पेडीक्योर, ब्यूटी सैलून, कार्यालय, आदि) में एचआईवी संक्रमण की रोकथाम, विभागीय संबद्धता और स्वामित्व के रूपों की परवाह किए बिना, SanPiN 2.1.2 की आवश्यकताओं के अनुसार प्रदान की जाती है। 2631-10 "हेयरड्रेसिंग और कॉस्मेटिक सेवाएं प्रदान करने वाली सार्वजनिक उपयोगिताओं के आवास, व्यवस्था, उपकरण, रखरखाव और संचालन मोड के लिए स्वच्छता और महामारी विज्ञान आवश्यकताएं", 07/06/2010 को रूसी संघ के न्याय मंत्रालय द्वारा पंजीकृत, पंजीकरण संख्या 17694।
8.6.2. उत्पादन नियंत्रण का संगठन और संचालन संगठन के प्रमुख को सौंपा जाता है।
IX. जनसंख्या की स्वच्छ शिक्षा
9.1. जनसंख्या की स्वच्छ शिक्षा एचआईवी की रोकथाम के मुख्य तरीकों में से एक है। इस क्षेत्र में केवल एक भी कार्रवाई एचआईवी महामारी को रोक या रोक नहीं सकती है। विभिन्न आबादी के लिए एक व्यापक, लक्षित रोकथाम, उपचार और देखभाल कार्यक्रम होना चाहिए।
9.2. जनसंख्या की स्वच्छ शिक्षा में शामिल हैं: एचआईवी संक्रमण के बारे में विस्तृत जानकारी के साथ जनसंख्या प्रदान करना, एचआईवी संक्रमण की गैर-विशिष्ट रोकथाम के उपाय, रोग के मुख्य लक्षण, बीमार लोगों का समय पर पता लगाने का महत्व, उन्हें औषधालय में ले जाने की आवश्यकता मीडिया, लीफलेट, पोस्टर, बुलेटिन, व्यक्तिगत कार्य का उपयोग करते हुए रिकॉर्ड और अन्य गतिविधियों का उद्देश्य ऐसे व्यवहार को विकसित करना है जो एचआईवी संक्रमण के संबंध में कम खतरनाक हो।
9.3. आबादी की शिक्षा में एचआईवी संक्रमण के अनुबंध के संदर्भ में सुरक्षित और कम खतरनाक व्यवहार के सभी तरीकों का कवरेज शामिल होना चाहिए: यौन व्यवहार की सुरक्षा, पैरेन्टेरल हस्तक्षेप की सुरक्षा, व्यावसायिक सुरक्षा।
9.4. जनसंख्या के बीच निवारक कार्य रूसी संघ के घटक संस्थाओं, स्वास्थ्य अधिकारियों और संस्थानों में Rospotrebnadzor के निकायों और संस्थानों द्वारा किया जाता है, जिनमें शामिल हैं: एड्स की रोकथाम और नियंत्रण के लिए केंद्र, ड्रग ट्रीटमेंट क्लीनिक और ड्रग रिहैबिलिटेशन सेंटर, डर्माटोवेनेरोलॉजिकल डिस्पेंसरी , एड्स केंद्र के पद्धतिगत मार्गदर्शन के तहत प्रसवपूर्व क्लीनिक और प्रसवकालीन केंद्र, चिकित्सा रोकथाम केंद्र, स्वास्थ्य केंद्र, नियोक्ता, गैर सरकारी और अन्य संगठन।
9.5 स्वास्थ्य देखभाल सुविधाएं, विभागीय अधीनता की परवाह किए बिना, रोगियों और आगंतुकों के लिए सुलभ स्थान पर, एचआईवी संक्रमण को रोकने के लिए दृश्य अभियान, नशीली दवाओं के उपयोग को रोकने के लिए, चिकित्सा संस्थानों और सार्वजनिक संगठनों की गतिविधियों की जानकारी होनी चाहिए जो एचआईवी संक्रमित लोगों को सहायता प्रदान करते हैं। जो साइकोएक्टिव पदार्थों का उपयोग करते हैं, वे व्यक्ति जो शुल्क के लिए यौन सेवाएं प्रदान करते हैं, हिंसा के शिकार और हेल्पलाइन नंबर।
9.6. शैक्षिक संस्थानों के पाठ्यक्रम (नगर शैक्षणिक संस्थान, उच्च शिक्षण संस्थान, माध्यमिक विशिष्ट शैक्षणिक संस्थान, प्राथमिक व्यावसायिक प्रशिक्षण संस्थान, व्यावसायिक स्कूल) में एचआईवी की रोकथाम के मुद्दे शामिल होने चाहिए।
9.7. कार्यस्थल में एचआईवी रोकथाम कार्यक्रमों के कार्यान्वयन को सुनिश्चित करना आवश्यक है।
9.8. एचआईवी संक्रमण के उच्च जोखिम (नशीली दवाओं के उपयोगकर्ताओं, पुरुषों के साथ यौन संबंध रखने वाले पुरुष, व्यावसायिक यौनकर्मी) के बीच एचआईवी रोकथाम कार्यक्रमों की शुरूआत सुनिश्चित करना आवश्यक है।
(आधार: सैनिटरी मानदंड और नियम "वायरल हेपेटाइटिस के उद्भव और प्रसार को रोकने के उद्देश्य से स्वच्छता और महामारी विरोधी उपायों के संगठन और कार्यान्वयन के लिए आवश्यकताएं", बेलारूस गणराज्य के स्वास्थ्य मंत्रालय के संकल्प संख्या 11 द्वारा अनुमोदित दिनांक 6 फरवरी, 2013, डब्ल्यूएचओ यूरोपीय क्षेत्र के लिए नैदानिक प्रोटोकॉल, एचआईवी संक्रमण के 13 पोस्ट एक्सपोजर प्रोफिलैक्सिस)
एचआईवी के संभावित जोखिम के बाद प्राथमिक उपचार वह कार्रवाई है जिसे एक्सपोजर के तुरंत बाद किया जाना चाहिए। उनका लक्ष्य संक्रमित शरीर के तरल पदार्थ (रक्त सहित) और ऊतकों के संपर्क के समय को कम करना और संपर्क की साइट का ठीक से इलाज करना है, जिससे संक्रमण के जोखिम को कम किया जा सके।
स्वास्थ्य संगठन कार्यकर्ता आपातकालीन संपर्क के मामले मेंवायरल हेपेटाइटिस और एचआईवी संक्रमण के उद्भव और प्रसार को रोकने के लिए, निम्नलिखित प्रक्रिया का पालन किया जाना चाहिए:
1. जैविक सामग्री के साथ काम करते समय त्वचा की अखंडता को नुकसान के मामले में:
· बहते पानी के नीचे साबुन से अपने हाथ धोएं और घाव को पानी या खारे पानी से अच्छी तरह से धो लें;
· घाव की सतह को बहते पानी की एक धारा के नीचे रखें (कई मिनट तक या जब तक रक्तस्राव बंद न हो जाए) ताकि रक्त घाव से मुक्त रूप से बह सके;
घाव का इलाज 3% हाइड्रोजन पेरोक्साइड से करें;
· यह निषिद्ध है मजबूत एजेंटों का उपयोग करें: शराब, विरंजन तरल पदार्थ और आयोडीन, क्योंकि वे घाव की सतह को परेशान कर सकते हैं और घाव की स्थिति को खराब कर सकते हैं।
· यह निषिद्ध है क्षतिग्रस्त क्षेत्र को निचोड़ें या रगड़ें।
· यह निषिद्ध है इंजेक्शन द्वारा छोड़े गए घाव से खून निचोड़ें।
2. उनकी अखंडता का उल्लंघन किए बिना जैविक सामग्री के साथ त्वचा के संदूषण के मामले में:
साबुन और पानी से त्वचा के दूषित क्षेत्र को बहुतायत से धोएं और एक एंटीसेप्टिक के साथ इलाज करें;
· यह निषिद्ध है मजबूत एजेंटों का उपयोग करें: शराब, विरंजन तरल पदार्थ और आयोडीन, क्योंकि वे प्रभावित सतह को परेशान कर सकते हैं;
· यह निषिद्ध है संपर्क क्षेत्र को रगड़ें या खरोंचें।
3. श्लेष्म झिल्ली पर जैविक सामग्री के संपर्क के मामले में:
· काम करने वाली सतह वाले दस्तानों को तुरंत हटा दें और उन्हें एक कीटाणुनाशक घोल वाले कंटेनर में डुबो दें या बाद में कीटाणुशोधन के लिए वाटरप्रूफ बैग में रखें;
· बहते पानी के नीचे अपने हाथों को साबुन से अच्छी तरह धोएं और श्लेष्मा झिल्ली को पानी या खारे पानी से खूब धोएं (रगड़ें नहीं)।
· रिन्सिंग के दौरान कॉन्टैक्ट लेंस को न हटाएं, क्योंकि वे एक सुरक्षात्मक अवरोध पैदा करते हैं। आंख को धोने के बाद, कॉन्टैक्ट लेंस हटा दें और हमेशा की तरह प्रक्रिया करें; उसके बाद वे आगे उपयोग के लिए पूरी तरह से सुरक्षित हैं।
· यह निषिद्ध है धोने के लिए साबुन या कीटाणुनाशक घोल का उपयोग करें।
4. एसएसएस, व्यक्तिगत कपड़ों, जूतों की जैविक सामग्री के साथ संदूषण के मामले में:
· दस्ताने की सतह को हाथों से हटाए बिना, बहते पानी के नीचे साबुन या किसी एंटीसेप्टिक, कीटाणुनाशक के घोल से धोएं;
· दूषित एसएसएस, व्यक्तिगत कपड़े, जूते उतारें;
· एसएसएस, व्यक्तिगत कपड़े और जूते बाद में कीटाणुशोधन के लिए जलरोधक बैग में डालने के लिए;
· काम करने वाली सतह के साथ सुरक्षात्मक दस्ताने हटा दें और बाद में कीटाणुशोधन के लिए एक निस्संक्रामक समाधान के साथ एक कंटेनर में विसर्जित करें या एक जलरोधक बैग में रखें;
· बहते पानी के नीचे अपने हाथों को साबुन से धोएं, फिर एसएसएस, व्यक्तिगत कपड़ों, जूतों के साथ साबुन और पानी के संदूषण के प्रक्षेपण के क्षेत्र में त्वचा को कुल्ला और एक एंटीसेप्टिक के साथ इलाज करें।
5. जैविक सामग्री के साथ बाहरी वातावरण की वस्तुओं के प्रदूषण के मामले में पर्यावरणीय वस्तुओं की सतह पर जैविक संदूषकों को एक कीटाणुनाशक घोल से कीटाणुरहित किया जाता है और सतह से हटा दिया जाता है, इसके बाद गीली सफाई की जाती है।
30. जब जैविक सामग्री फर्श, दीवारों, फर्नीचर पर मिल जाती है तो क्रियाएं
.*यदि संक्रमित सामग्री फर्श, दीवारों, फर्नीचर पर मिल जाती है:
दूषित स्थान को कीटाणुनाशक घोल से कीटाणुरहित किया जाता है:
थोड़ी मात्रा में - कीटाणुनाशक घोल से सिक्त कपड़े से दो बार पोंछकर
यदि प्रचुर मात्रा में है, तो सूखे कपड़े से अतिरिक्त नमी को हटा दें, फिर 2 बार कीटाणुनाशक घोल से
दूषित लत्ता - एक निस्संक्रामक समाधान के साथ एक कंटेनर में, फिर समूह बी चिकित्सा अपशिष्ट (पीला बैग) के लिए एक कंटेनर में / का निपटान करें
31. एचआईवी संक्रमण: अवधारणा, संचरण मार्ग, स्रोत। "सेरोकोनवर्जन विंडो"।
*एचआईवी संक्रमण। एड्स, संक्रमण के तरीके, स्रोत। "सेरोकोनवर्जन विंडो":
HIV- मानव शरीर में एक संक्रामक प्रक्रिया जो मानव इम्युनोडेफिशिएंसी वायरस (एचआईवी) के कारण होती है, जिसकी विशेषता धीमी गति से होती है, प्रतिरक्षा प्रणाली (सेलुलर इम्युनिटी) को गहरी क्षति होती है, इस पृष्ठभूमि के खिलाफ अवसरवादी संक्रमण और मृत्यु के लिए नियोप्लाज्म का विकास होता है।
एड्स- एचआईवी संक्रमण का अंतिम चरण, जो ज्यादातर मामलों में वायरस से संक्रमण के क्षण से बहुत लंबी अवधि के बाद होता है।
सबसे बड़ा महामारी खतरा रक्त, वीर्य और योनि स्राव से उत्पन्न होता है।
संक्रमण मार्ग:
-प्राकृतिक:
1. कार्यक्षेत्र:
हेमटोजेनस-ट्रांसप्लासेंटल (मां के रक्त के माध्यम से);
इंट्रापार्टम (मां के रक्त या योनि स्राव के माध्यम से प्रसव के दौरान)
2. संपर्क-हेमोकॉन्टैक्ट:
यौन संपर्क (रक्त, वीर्य, योनि स्राव के माध्यम से);
क्षतिग्रस्त त्वचा या श्लेष्मा झिल्ली के साथ सीधा संपर्क;
घरेलू पैरेंट्रल इन्फेक्शन (साझा शेविंग, मैनीक्योर डिवाइस, कंघी, टूथब्रश, अन्य वस्तुओं के माध्यम से अप्रत्यक्ष संपर्क, जिसका उपयोग त्वचा या श्लेष्मा झिल्ली को नुकसान से जुड़ा है)।
-कृत्रिम (कृत्रिम) - पैरेंट्रल जोड़तोड़:
चिकित्सा हस्तक्षेप के लिए (रक्त आधान, प्रत्यारोपण, एंडोस्कोपिक परीक्षाएं और त्वचा और श्लेष्मा झिल्ली की अखंडता के उल्लंघन के साथ अन्य चिकित्सा जोड़तोड़)
गैर-चिकित्सीय जोड़तोड़ (नशीली दवाओं के प्रयोग, टैटू, कॉस्मेटिक प्रक्रियाओं, आदि का इंजेक्शन लगाना)
स्रोत:बीमारी के किसी भी स्तर पर एचआईवी संक्रमित व्यक्ति।
"सेरोकोनवर्जन विंडो": वह अवधि जब वायरस रक्त में पहले से मौजूद है, लेकिन एंटीबॉडी अभी तक विकसित नहीं हुई है (एचआईवी के लिए एलिसा का परिणाम नकारात्मक है)। एचआईवी संक्रमित में यह अवधि 2 सप्ताह से 3-5 महीने तक हो सकती है - इस समय एक व्यक्ति संक्रामक होता है।
32. एचआईवी संक्रमण: संक्रामक खुराक, संक्रमण के जोखिम। हाल के वर्षों में मिन्स्क में महामारी प्रक्रिया की विशेषताएं।
* एचआईवी संचरण की शर्तें, संक्रामक खुराक की अवधारणा, एचआईवी संक्रमण के जोखिम
संचरण होने के लिए, एचआईवी उस व्यक्ति के शरीर के तरल पदार्थ में मौजूद होना चाहिए जिसके साथ वह संपर्क में आया था;
सभी जैविक तरल पदार्थों में संक्रमण के लिए पर्याप्त मात्रा में एचआईवी नहीं होता है (सबसे बड़ा महामारी खतरा रक्त, वीर्य और योनि स्राव से उत्पन्न होता है);
एचआईवी संक्रमण के लिए, इसे सही जगह (रक्तप्रवाह, श्लेष्मा झिल्ली, क्षतिग्रस्त त्वचा में) और सही मात्रा में पहुंचना चाहिए।
संक्रमण का खतरापेशेवर संपर्क में निर्भर करता है संपर्क प्रपत्रतथा खतरनाक सामग्री की मात्रा(एचआईवी के स्रोत वाले 10,000 संपर्कों के लिए परिकलित%):
घायल होने पर नुकीला यंत्रसंक्रमण का खतरा औसतन लगभग - 0,23%;
पर्क्यूटेनियस से संक्रमण का खतरा सुई चुभन0,3% (1,000 में 3);
संपर्क करने से संक्रमण का खतरा श्लेष्मा के साथऔसत के बारे में - 0,09% (9 से 10,000);
संक्रमण का खतरा जब रक्त - आधान-92,5% ;
इंजेक्शन के लिए साझा सुई और सीरिंज का उपयोग करते समय दवाओं - 0,8% .
संक्रमण के जोखिम को बढ़ाने वाले कारक:
गहरा (इंट्रामस्क्युलर) संक्रमण;
एक दूषित उपकरण रक्त वाहिका में प्रवेश करता है;
खोखले सुई घाव;
रोगी में उच्च वायरल लोड - संक्रमण का स्रोत।
!!! संक्रामक खुराक:
एचआईवी - लगभग 10,000 वायरल कण (रक्त की दृश्य बूंद - 0.05 मिली)
हेपेटाइटिस सी लगभग 1000 वायरल कण (0.005 मिलीलीटर रक्त में)
हेपेटाइटिस बी - लगभग 100 वायरल कण (0.0005 मिलीलीटर रक्त में)
हेपेटाइटिस बी की संक्रामकता लगभग है 100 गुना अधिक एचआईवी की तुलना में।
-संक्रमित सुई की चुभन से संक्रमण का खतरा:
वाइरस के लिए हेपेटाइटिस बीहै 30% ,
के लिये हेपेटाइटस सी -3% ,
के लिये HIV- 0,3%
*एचआईवी के लिए चिकित्सीय जांच के लिए संकेत
आकस्मिकताओं की सूची के लिए, स्वास्थ्य सेवा संस्थान "जीके बीएसएमपी" संख्या 266 दिनांक 05/08/2015 के मुख्य चिकित्सक के आदेश के लिए प्रस्तुति "एचआईवी संक्रमण" या परिशिष्ट 2 देखें। एचआईवी संक्रमण पर।
33. सिर की जूँ की पहचान करने में क्रियाओं का एल्गोरिथ्म।
*जब रोगी के सिर में जूँ पाए जाते हैं , निम्नलिखित आवश्यकताओं को पूरा किया जाना चाहिए:
चिकित्सा कर्मचारी को एसएसएस (गाउन, ऑइलक्लोथ एप्रन, टोपी) और पीपीई (दस्ताने, मुखौटा) का एक अतिरिक्त सेट पहनना चाहिए;
रोगी के जूँ विरोधी उपचार, अस्पताल में भर्ती व्यक्ति को जूँ विरोधी पैकिंग उपकरण और सामग्री के उपयोग के साथ किया जाना चाहिए;
रोगी के कपड़े, अस्पताल में भर्ती व्यक्ति को हटा दिया जाना चाहिए, एक ऑयलक्लोथ बैग में रखा जाना चाहिए, पेडीकुलिसाइड से सिंचित किया जाना चाहिए और तुरंत चैम्बर विच्छेदन के लिए भेजा जाना चाहिए;
पेडीकुलिसाइड के जलीय घोल से स्प्रे बोतल से सिंचाई करके कमरे और साज-सज्जा का विच्छेदन किया जाना चाहिए। एक्सपोजर के बाद, गीली सफाई से उपचारित वस्तुओं और सतहों से पेडीकुलिसाइड के अवशेषों को हटा दिया जाना चाहिए। कीटाणुशोधन के बाद, कमरे को अच्छी तरह हवादार किया जाना चाहिए।
34. विभाग में एक संदिग्ध तीव्र आंत्र संक्रमण (एसीआई) के रोगी की पहचान की गई थी। आपके कार्य?
35. विभाग में तीव्र आंत्र संक्रमण (एईआई) की रोकथाम।
36. विभाग में एक संदिग्ध वायरल हेपेटाइटिस ए के रोगी की पहचान की गई थी। आपकी क्या कार्रवाई है?
37. विभाग में तपेदिक के संदिग्ध रोगी की पहचान की गई। आपके कार्य?
38 विभाग में एक संदिग्ध खसरा रोगी की पहचान की गई। आपके कार्य?
39. पुन: प्रयोज्य चिकित्सा उपकरणों की कीटाणुशोधन करना।
* पुन: प्रयोज्य चिकित्सा उपकरणों की कीटाणुशोधन:
रसायनों का उपयोग करके कीटाणुशोधन उत्पादों को उपयोग के तुरंत बाद एक घोल में डुबो कर किया जाता है, बिना उन्हें सूखने दिए। वियोज्य उत्पादों को डिस्सेबल किया जाता है। उत्पादों के चैनल और गुहा एक निस्संक्रामक समाधान से भरे हुए हैं।
चरण: 1 - कीटाणुनाशक घोल में धोना (कंटेनर नंबर 1)
2 - निर्देश द्वारा निर्धारित भिगोने-एक्सपोज़र समय (कंटेनर नंबर 2)
3 - शेष गंदगी को यांत्रिक साधनों (ब्रश, ब्रश, नैपकिन) से धोना
4 - बहते नल के पानी से धोना
5 - सुखाने
40. पूर्व-नसबंदी प्रसंस्करण। पीएसओ का उद्देश्य, कार्यप्रणाली, गुणवत्ता नियंत्रण।
* पूर्व-नसबंदी प्रसंस्करण। उद्देश्य, कार्यप्रणाली। गुणवत्ता नियंत्रण:
लक्ष्य- प्रोटीनयुक्त, वसायुक्त और यांत्रिक अशुद्धियों, औषधि अवशेषों को हटाना।
कार्यप्रणाली: 1 - एक डिटर्जेंट में भिगोना (एक डिटर्जेंट प्रभाव के साथ कीटाणुशोधन - पीएसओ के साथ संयुक्त कीटाणुशोधन) पूर्ण विसर्जन के साथ समाधान, चैनलों और गुहाओं को भरना (उत्पाद के उपयोग के निर्देशों के अनुसार एकाग्रता, तापमान, एक्सपोजर), 2 - प्रत्येक को धोना एक ही समाधान में उत्पाद (ब्रश , एक झाड़ू, नैपकिन, चैनल - एक सिरिंज के साथ) समय: 0.5 - 1 मिनट; 3 - बहते पानी से धोना (समय मानकीकृत नहीं है) 4 - आसुत जल से धोना 0.5 मिनट; 5 - नमी पूरी तरह से गायब होने तक गर्म हवा से सुखाना; 6 - नियंत्रण।
पीएसओ के लिए निधियों के समाधान को संदूषण के लक्षण प्रकट होने तक बार-बार उपयोग करने की अनुमति है, लेकिन निर्देशों द्वारा विनियमित समय से अधिक नहीं।
पीएसओ का गुणवत्ता नियंत्रण: पीएसओ की गुणवत्ता का आकलन एज़ोपाइरम नमूना (रक्त की अवशिष्ट मात्रा की उपस्थिति के लिए) स्थापित करके किया जाता है। सीएसओ में नियंत्रण - प्रत्येक उत्पाद के नाम का दैनिक 1% (लेकिन 3 यूनिट से कम नहीं)। * पूर्व-नसबंदी सफाई के गुणवत्ता नियंत्रण के लिए एक नमूना (एज़ोपाइरम) स्थापित करने की विधि। अभिकर्मकों के भंडारण के नियम और शर्तें, उत्पादन के परिणामों का लेखा-जोखा।
उत्पाद को अभिकर्मक के साथ सिक्त धुंध नैपकिन से मिटा दिया जाता है या 2-3 बूंदों को एक पिपेट से टपकाया जाता है; एक अभिकर्मक को सिरिंज या पिपेट के साथ खोखले उत्पादों में इंजेक्ट किया जाता है, 1 मिनट के लिए छोड़ दिया जाता है, फिर एक नैपकिन पर डाला जाता है।
समय: कसकर बंद बोतल में एज़ोपिरम का स्टॉक समाधान अंधेरे में, रेफ्रिजरेटर में - 2 महीने तक संग्रहीत किया जाता है; कमरे के तापमान पर - 1 महीने से अधिक नहीं (तलछट के बिना मध्यम पीलापन अनुमेय है)। एज़ोपाइरम के प्रारंभिक घोल के बराबर भागों और 3% हाइड्रोजन पेरोक्साइड (2 घंटे से अधिक नहीं, 25 ° से ऊपर के तापमान पर - 30-40 मिनट से अधिक नहीं) के बराबर भागों को मिलाकर नमूना से तुरंत पहले अभिकर्मक एज़ोपाइरम तैयार किया जाता है।
उपयुक्तता का निर्धारणअभिकर्मक azopyram: अभिकर्मक की 2-3 बूंदों को रक्त के धब्बे पर लगाया जाता है, यदि बाद में 1 मिनट से अधिक नहीं। एक बैंगनी रंग दिखाई देता है, फिर एक बकाइन रंग में बदल जाता है, अभिकर्मक प्रयोग करने योग्य होता है; यदि धुंधला नहीं होता है, तो उपयोग न करें।
परिणामों के लिए लेखांकनएज़ोपाइरम परीक्षण सेट करना: सकारात्मक परीक्षण के साथ, तुरंत या बाद में 1 मिनट से अधिक नहीं। सबसे पहले वायलेट जल्दी गुलाबी-बकाइन या अभिकर्मक के भूरे रंग में बदल जाता है (जंग की उपस्थिति में भूरा)। 1 मिनट के बाद होने वाले रंग को ध्यान में नहीं रखा जाता है।
नियंत्रण के परिणाम जर्नल में फॉर्म नंबर 366 / y के अनुसार परिलक्षित होते हैं।
एज़ोपिरम, हीमोग्लोबिन के अलावा, उत्पादों पर अवशिष्ट मात्रा की उपस्थिति का पता लगाता है:
पौधे की उत्पत्ति के पेरोक्साइडस (पौधे के अवशेष);
ऑक्सीकरण एजेंट (क्लोरैमाइन, ब्लीच, ब्लीच के साथ वाशिंग पाउडर, प्रसंस्करण व्यंजन के लिए क्रोम मिश्रण, आदि);
जंग (ऑक्साइड और लौह लवण);
जांच किए गए उत्पादों पर जंग और संकेतित ऑक्सीडेंट की उपस्थिति में, अभिकर्मक का भूरा रंग देखा जाता है, अन्य मामलों में, गुलाबी-बकाइन रंग में रंगाई होती है।
41. नसबंदी के तरीके। बाँझ पैकेजिंग के प्रकार। बाँझ उत्पादों के भंडारण के नियम और शर्तें। बंध्याकरण नियंत्रण के तरीके।
* नसबंदी के तरीके। बाँझ पैकेजिंग के प्रकार। शेल्फ जीवन नियंत्रण के तरीके:
नसबंदी भौतिक (भाप, वायु विधियों, गर्म गेंदों के वातावरण में - ग्लासपरलेन) और रासायनिक (रासायनिक समाधान, गैस का उपयोग) विधियों द्वारा की जाती है।
पैकेजिंग के प्रकार:वायु विधि - वेट-स्ट्रेंथ बोरी पेपर, हाई-स्ट्रेंथ पैकेजिंग पेपर (क्राफ्ट पैकेजिंग), ZM (यूएसए) से नसबंदी पैकेजिंग सामग्री या खुली ट्रे में अनपैक। भाप विधि - फिल्टर के साथ या बिना नसबंदी बॉक्स, मोटे कैलिको, चर्मपत्र, इलाज न किए गए बोरी पेपर, उच्च शक्ति पैकेजिंग पेपर, क्रेप पेपर, कंपनी "जेडएम" (यूएसए) की पैकेजिंग सामग्री से बना डबल सॉफ्ट पैकेजिंग।
!!! निष्फल उत्पादों के साथ पैकेजिंग में नसबंदी की तारीख, नसबंदी बक्से पर - नसबंदी और खोलने की तारीखों के साथ-साथ एक स्वास्थ्य कार्यकर्ता के हस्ताक्षर की जानकारी होनी चाहिए।
संरक्षण अवधिएक फिल्टर के साथ कागज या एससी से बने सीलबंद पैकेज में निष्फल उत्पादों की बाँझपन - 20 दिन, और किसी भी टपका हुआ पैकेजिंग में और बिना फिल्टर के एससी - 3 दिन। बिना पैक किए निष्फल उत्पादों को "बाँझ टेबल" पर रखा जाता है और एक कार्य शिफ्ट के दौरान उपयोग किया जाता है।
क्राफ्ट पेपर का उपयोग करने की बहुलता - 3 गुना तक (अखंडता को ध्यान में रखते हुए)।
एकल उपयोग के लिए विशिष्ट प्रकार की विदेशी पैकेजिंग सामग्री, भाप विधि द्वारा नसबंदी के लिए अनुशंसित, साथ ही साथ उत्पादों की बाँझपन को संरक्षित करने के लिए संबंधित अवधि इन कंपनियों से पैकेजिंग के उपयोग पर पद्धति संबंधी दस्तावेजों में इंगित की गई है।
बंध्याकरण नियंत्रण के तरीके। बाँझपन नियंत्रण:
नसबंदी नियंत्रण में नसबंदी मोड के मापदंडों की जांच करना और इसकी प्रभावशीलता का मूल्यांकन करना शामिल है। नसबंदी मोड की निगरानी 1-भौतिक (मापने वाले उपकरणों का उपयोग: थर्मामीटर, मैनोमीटर, आदि), 2-रासायनिक (रासायनिक संकेतकों का उपयोग), 3-बैक्टीरियोलॉजिकल (बीजाणु परीक्षण संस्कृतियों का उपयोग) विधियों द्वारा की जाती है। नियंत्रण परिणाम जर्नल फॉर्म नंबर 257 / y में दर्ज किए जाते हैं।
बाँझपन नियंत्रण - भौतिक और रासायनिक - स्टरलाइज़र के प्रत्येक लदान पर; महीने में कम से कम एक बार बैक्टीरियोलॉजिकल।
42. भाप नसबंदी विधि: मोड; भाप नसबंदी के अधीन उत्पाद; नियंत्रण। नसबंदी बक्से में पैकिंग के नियम। नसबंदी के बाद नसबंदी बक्से के परिवहन के नियम।
* स्टीम नसबंदी विधि: मोड, उत्पाद भाप नसबंदी विधि के अधीन, नियंत्रण:
स्टरलाइज़िंग एजेंट स्टीम स्टेरलाइज़र (आटोक्लेव) में अतिरिक्त दबाव और 110-135 ° के तापमान पर पानी की भाप को संतृप्त करता है।
भाप विधि का उपयोग सामान्य शल्य चिकित्सा और विशेष उपकरणों, संक्षारण प्रतिरोधी धातुओं, कांच, सर्जिकल पर्दे, ड्रेसिंग और टांके, रबर उत्पादों, लेटेक्स और कुछ प्रकार के प्लास्टिक से बने उपकरणों को निष्फल करने के लिए किया जाता है।
मोड:बुनियादी: 132 ° - 2 एटीएम - 20 मिनट; बख्शते: 120 ° - 1.1 एटीएम - 45 मिनट।
नियंत्रणनसबंदी में नसबंदी व्यवस्था के मापदंडों की जांच करना और इसकी प्रभावशीलता का मूल्यांकन करना शामिल है। नसबंदी मोड का नियंत्रण 1-भौतिक (माप उपकरणों का उपयोग: थर्मामीटर, मैनोवाक्यूम मीटर, आदि), 2-रासायनिक (रासायनिक संकेतकों का उपयोग), 3-बैक्टीरियोलॉजिकल (परीक्षण संस्कृतियों के बीजाणु रूपों का उपयोग) विधियों द्वारा किया जाता है। जर्नल में नियंत्रण के परिणाम फॉर्म नंबर 257 / y के अनुसार दर्ज किए जाते हैं।
नसबंदी बक्से में पैकिंग के नियम:
सर्जिकल कपड़े, ड्रेसिंग को भाप की गति के समानांतर रखा जाता है। दस्ताने टैल्कम पाउडर के साथ छिड़के जाते हैं, धुंध या कागज के साथ बिछाए जाते हैं, प्रत्येक जोड़ी को अलग से लपेटा जाता है। कांच की छड़ों, कॉइल्स पर ब्रैड, कंकाल या घाव के रूप में सिवनी सामग्री, एक ऑपरेशन के लिए पैकेजिंग सामग्री में लिपटे, प्रकार और संख्या पर हस्ताक्षर। लोडिंग घनत्व लगभग 75% है।
नसबंदी के बाद नसबंदी बक्से के परिवहन के नियम:
एक साफ गर्नी पर, एक निस्संक्रामक समाधान के साथ इलाज किया जाता है, एक साफ चादर के साथ कवर किया जाता है और एक साफ चादर के साथ कवर किया जाता है या एक बैग में "बाँझ मोतियों के परिवहन के लिए" हस्ताक्षरित होता है।
* हवा और भाप कीटाणुशोधन विधियों का अनुप्रयोग:
वायु कीटाणुशोधनकांच, धातु, सिलिकॉन रबर से बने उत्पादों को बाहर ले जाना और एक एयर स्टरलाइज़र की अलमारियों पर खुले रूप में ले जाना। यह विधि केवल उन उत्पादों को कीटाणुरहित कर सकती है जो कार्बनिक पदार्थों (उत्पादों की सतह से चिपके रहने के कारण) से दूषित नहीं होते हैं। मोड: तापमान-120 डिग्री; समय - 45 मिनट।
भाप विधि कीटाणुरहितकांच, धातु, घिसने वाले, लेटेक्स, गर्मी प्रतिरोधी बहुलक सामग्री से बने उत्पाद। उत्पादों की पूर्व-सफाई की आवश्यकता नहीं है। नसबंदी बक्से में अधिक दबाव में संतृप्त जल वाष्प की क्रिया द्वारा कीटाणुशोधन किया जाता है। मोड: 110 डिग्री; 0.5 एटीएम; 20 मिनट।
43. वायु नसबंदी विधि: मोड; उत्पादों को निष्फल करने के लिए, नियंत्रण। एयर स्टेरलाइजर्स के लिए लोडिंग नियम।
* वायु नसबंदी विधि: मोड, उत्पादों को निष्फल करने के लिए, नियंत्रण: स्टरलाइज़िंग एजेंट शुष्क गर्म हवा 160 और 180 ° है, स्टरलाइज़ेशन एयर स्टरलाइज़र में किया जाता है।
इस विधि का उपयोग स्टरलाइज़ करने के लिए किया जाता है: सर्जिकल, स्त्री रोग, दंत चिकित्सा उपकरण, जिनमें संक्षारण प्रतिरोधी धातु, सुई, सिलिकॉन रबर उत्पाद शामिल हैं।
वायु विधि द्वारा नसबंदी से पहले, पूर्व-नसबंदी सफाई के बाद के उत्पादों को सुखाने वाले कैबिनेट में 85 सी के तापमान पर तब तक सुखाया जाना चाहिए जब तक कि दृश्यमान नमी गायब न हो जाए।
मोड: 1) 180 ° - 1 घंटा; 2) 160 ° - 2.5 घंटे।
नियंत्रण:भौतिक (थर्मामीटर, समय टाइमर); रासायनिक (परीक्षण संकेतक); बैक्टीरियोलॉजिकल (बीजाणु परीक्षण संस्कृतियों)।
रक्त के संपर्क के मामले में, जैविक तरल पदार्थ:
- ? एक चिकित्सा कर्मचारी की त्वचा पर - इस जगह को 70% एथिल अल्कोहल के साथ इलाज किया जाना चाहिए, साबुन और पानी से धोया जाना चाहिए और 70% एथिल अल्कोहल के साथ फिर से इलाज किया जाना चाहिए;
- ? आंखों और नाक के श्लेष्म झिल्ली पर - खूब पानी से कुल्ला करें, रगड़ें नहीं;
- ? मुंह और गले में - खूब पानी से कुल्ला और 70% एथिल अल्कोहल से कुल्ला;
- ? इंजेक्शन और कट के लिए - तुरंत दस्ताने हटा दें, बहते पानी के नीचे अपने हाथों को साबुन और पानी से धोएं, अपने हाथों को 70% अल्कोहल से उपचारित करें, आयोडीन के 5% अल्कोहल घोल से घाव को चिकनाई दें। मलो मत! घाव पर एक जीवाणुनाशक चिपकने वाला प्लास्टर लगाएं, बाँझ दस्ताने पहनें (यदि आवश्यक हो, तो काम जारी रखें);
- ? यदि रोगी के रक्त और अन्य जैविक तरल पदार्थ गाउन, कपड़े पर मिल जाते हैं - काम के कपड़े उतार दें और उन्हें एक कीटाणुनाशक घोल में या ऑटोक्लेविंग के लिए एक बिक्स (टैंक) में विसर्जित करें;
- ? सतह पर - वायरल संक्रमण के क्रम के अनुसार उपयोग की गई सामग्री और दूषित सतहों को कीटाणुनाशक से कीटाणुरहित करें;
- ? एचआईवी संक्रमण के एक्सपोजर प्रोफिलैक्सिस के बाद जितनी जल्दी हो सके एंटीरेट्रोवाइरल दवाएं लेना शुरू करें।
संपर्क के बाद थोड़े समय में, एचआईवी संक्रमण और वायरल हेपेटाइटिस बी और सी एक व्यक्ति जो संक्रमण का संभावित स्रोत हो सकता है, और एक व्यक्ति जो उसके संपर्क में रहा है, की जांच करना आवश्यक है। एक ऐसे व्यक्ति से प्लाज्मा (या सीरम) के नमूने जो संक्रमण का एक संभावित स्रोत है और एक संपर्क व्यक्ति को 12 महीने के लिए भंडारण के लिए स्थानांतरित किया जाता है। रूसी संघ के घटक इकाई के एड्स केंद्र के लिए।
आपातकालीन पंजीकरण
स्थापित आवश्यकताएं:
मैं हूँ एल पी ओ के कर्मचारियों को तुरंत प्रत्येक आपात स्थिति की सूचना यूनिट के प्रमुख, उसके डिप्टी या उच्च प्रमुख को देनी चाहिए;
- ? स्वास्थ्य कर्मियों द्वारा लगी चोटों को प्रत्येक स्वास्थ्य देखभाल सुविधा में शामिल किया जाना चाहिए और एक औद्योगिक दुर्घटना रिपोर्ट के साथ एक औद्योगिक दुर्घटना के रूप में दर्ज किया जाना चाहिए;
- ? व्यावसायिक दुर्घटनाओं का रजिस्टर पूरा किया जाना चाहिए;
- ? चोट के कारण की एक महामारी विज्ञान जांच करना और चोट के कारण और स्वास्थ्य कार्यकर्ता के आधिकारिक कर्तव्यों के प्रदर्शन के बीच संबंध स्थापित करना आवश्यक है।
कार्यस्थल दुर्घटना लॉग (एचआईवी रोकथाम)
संक्रमण की रोकथाम
- 1. त्वचा को आकस्मिक क्षति, इंजेक्शन, कट, सुई से घाव और अन्य भेदी और काटने वाले उपकरणों से बचें।
- 2. जैविक सामग्री के साथ सभी जोड़तोड़ विशेष कपड़ों (ड्रेसिंग गाउन, टोपी, धोने योग्य जूते) में किए जाने चाहिए।
- 3. नियामक और कार्यप्रणाली दस्तावेजों के अनुसार व्यक्तिगत सुरक्षा उपकरण (दस्ताने, ढाल, श्वासयंत्र, सीलबंद चश्मे, मास्क, वाटरप्रूफ एप्रन) का उपयोग करें और सुरक्षा नियमों के साथ-साथ कीटाणुशोधन, पीएसओ और नसबंदी, संग्रह, कीटाणुशोधन, अस्थायी आवश्यकताओं का पालन करें। स्वास्थ्य देखभाल सुविधाओं में उत्पन्न चिकित्सा अपशिष्ट का भंडारण और परिवहन।
- 4. दुर्घटना के बारे में प्रशासन को तुरंत सूचित करें, लॉग भरें, परामर्श के लिए एक संक्रामक रोग विशेषज्ञ को शामिल करें, दुर्घटना के 24 घंटे बाद एचआईवी संक्रमण की आपातकालीन दवा की रोकथाम शुरू करें।
- 5. वायरल हेपेटाइटिस बी और सी, एचआईवी संक्रमण के मार्करों के लिए तीन, छह और 12 महीने के बाद अनिवार्य जांच के साथ पीड़ित की गोपनीय प्रयोगशाला परीक्षा आयोजित करें।
- 6. एक दूसरे विशेषज्ञ की उपस्थिति में रोगियों पर हेरफेर करें जो दस्ताने या कट के टूटने की स्थिति में जोड़तोड़ करना जारी रख सकते हैं।
- 7. संभालने से पहले, बाँझ दस्ताने पहनने से पहले और उन्हें हटाने के बाद, अपने हाथों को नेल फालैंग्स की त्वचा के उपचार के साथ एक त्वचा अल्कोहल एंटीसेप्टिक के साथ स्वच्छ तरीके से धो लें।
कीटाणुनाशकों का बार-बार उपयोग, जो जलन और जिल्द की सूजन पैदा कर सकता है, से बचा जाना चाहिए, जो रोगज़नक़ के प्रवेश की सुविधा प्रदान करता है।
- 8. काम में डिस्पोजेबल टूल्स का इस्तेमाल करने की सलाह दी जाती है।
- 9. 30 दिसंबर, 1998 नंबर MU-287-113 पर रूस के स्वास्थ्य मंत्रालय द्वारा अनुमोदित चिकित्सा वस्तुओं की कीटाणुशोधन, पूर्व-नसबंदी सफाई और नसबंदी के लिए पद्धति संबंधी दिशानिर्देशों के अनुसार उपकरणों को संभाला जाना चाहिए।
- 10. ब्रश से हाथ न धोएं।
- 11. प्रयोगशाला के लिए रेफरल के रूपों को एक टेस्ट ट्यूब में नहीं रखा जाना चाहिए; उन्हें रक्त संग्रह प्रक्रिया (टेस्ट ट्यूब और दिशाओं की संख्या) से पहले टेस्ट ट्यूब के बाहर चिपकाया जाना चाहिए।
- 12. जब काम पर रखा जाता है, तो स्वास्थ्य कर्मियों को हेपेटाइटिस बी के खिलाफ टीका लगाया जाना चाहिए।